
HANDICHRIST
Pêle-mêle, tout et rien
|
| | | Fin de vie au début de la vie |  |
| | |
| Auteur | Message |
|---|
Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Fin de vie au début de la vie Sujet: Fin de vie au début de la vie  05.10.12 9:16 05.10.12 9:16 | |
| Ces bébés qu'on « laisse mourir »Créé le 05/10/2012 à 03h42 -- Mis à jour le 05/10/2012 à 03h42 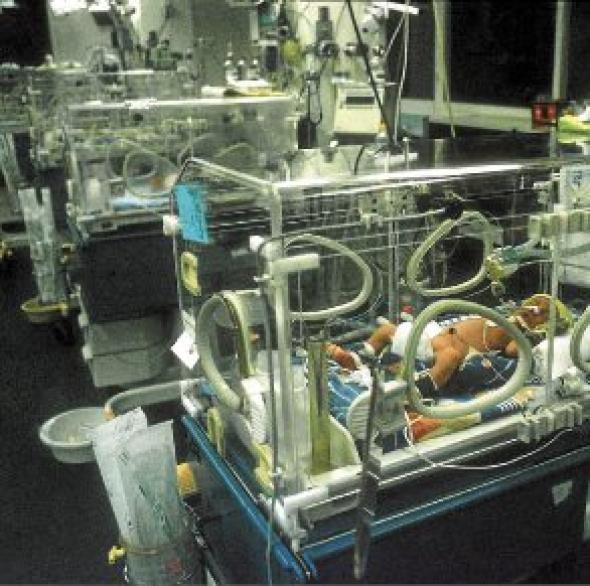 Certains parents restent opposés à l'arrêt des soins. FREY / WPA / SIPA Fin De Vie L'Elysée veut réformer la pratique controversée de l'arrêt de soinsC'est l'engagement de campagne numéro 21 de François Hollande. L'Elysée consulte, en ce moment même, des spécialistes sur la question de l'euthanasie. Philippe Bataille est ainsi attendu, ce vendredi, au palais présidentiel. Dans le livre* qu'il vient de publier, ce sociologue lève le voile sur une réalité méconnue de la fin de vie. Celle des services de néonatologie où l'on « suspend l'alimentation, l'hydratation [et les soins] pour abréger la vie de prématurés de 800 grammes » qui sont, sinon, condamnés à vivre avec de lourdes séquelles irréversibles. Si la loi Léonetti, votée en 2005, interdit l'euthanasie active, elle autorise le « laisser mourir » des patients. Quel que soit leur âge… « Même pour des enfants, nous ne pouvons pas nous obstiner de façon déraisonnable, explique Robin Crémer, pédiatre à l'hôpital Jeanne-de-Flandre de Lille. Quand il n'y a plus d'espoir, on arrête tout et on sédate. L'alimentation est considérée comme un soin. Parfois, on l'arrête donc aussi. C'est compliqué… » La mort peut tarder à se produire. Quelques jours. Parfois quelques semaines, avant de venir libérer des petits qui n'auront pas vraiment eu le temps de connaître la vie. Très encadré, le protocole porte le nom de limitation et arrêt des traitements (LAT). « En réanimation pédiatrique, 40 % des morts d'enfants surviennent après une telle décision d'arrêt de soins », affirme une étude du Groupe francophone de réanimation et urgences pédiatriques. « Il y a 1 à 2 % des parents qui y sont opposés, poursuit Robin Crémer. D'autres nous disent que la mort est sans doute la meilleure chose qui peut arriver à leur enfant. » Un rapport attendu en décembre
Mais la pratique dérange. « Il y a toujours la notion de faute derrière un arrêt de soins, témoigne le professeur Yannick Aujard, chef du service de réanimation néonatale de l'hôpital Robert-Debré pendant vingt-trois ans. C'est épouvantable. Les psychologues interviennent autant auprès des parents que des médecins et des infirmières. On en prend plein la figure. » Auteur de la loi de 2005, Jean Léonetti semble en avoir pris conscience. Dans un entretien paru jeudi dans La Croix, il se prononce pour « une sédation terminale […] à la limite de l'euthanasie, car il n'est pas question de laisser quelqu'un mourir à petit feu. » La commission Sicard, qui a été chargée par François Hollande de réfléchir à ces questions, doit rendre ses conclusions à la mi-décembre. Vincent Vantighem
Dernière édition par Admin le 22.06.15 13:24, édité 2 fois |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  05.10.12 9:33 05.10.12 9:33 | |
| Si on ne les laisse pas mourir,çà peut donner l'énergumène que je suis..et la question se reposera de toute façon à ma fin de vie !
C'est quoi exactement,une sédation terminale?
Quand il n'y a plus rien à faire,autant ^"pîquer avec douceur,çà va plus vite !
On arrête le coeur,tout simplement.Ils ont tous les produits qu'il faut pour çà !
On pîque bien nos chats et nos chiens !
Nous faisons partie de la Nature. |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  15.10.12 16:16 15.10.12 16:16 | |
| CITATION=
"Mais la pratique dérange. « Il y a toujours la notion de faute derrière un arrêt de soins, témoigne le professeur Yannick Aujard, chef du service de réanimation néonatale de l'hôpital Robert-Debré pendant vingt-trois ans".
Mais pourquoi donc cette notion de faute?
Et cela ne dérange pas les réanimateurs de...fabriquer des handicapés pour la vie??? ??? ???...la notion de faute disparaît soudainement comme par enchantement...Bizarre,çà... |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Les prématurés Sujet: Les prématurés  01.04.13 14:25 01.04.13 14:25 | |
| |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  04.07.13 21:44 04.07.13 21:44 | |
| le ccne a écrit dans son avis rendu le 1er juillet 2013
""La question de la sédation profonde de nature à accélérer le processus de mort se pose d'une manière particulière dans le cas des nouveau-nés, atteints de lésions cérébrales sévères et irréversibles", note l'avis.
alors les gens de mon "espèce" n'existeront plus(du moins sur terre)...
Je fais partie des derniers survivants ! ! !
je me marre !!! raison de plus pour me garder centenaire ! ?
j'hésite franchement..
soyons logiques ! ! !puisque les nouveau-nés de mon espèce(!!!)seront "endormis"définitivement,
pourquoi les adultes avec lésions cérébrales sévères et irréversibles n'auraient pas [i]le droit[i]
d'avoir le même droit s'ils le souhaitent?
je sais bien que je pose une question embarrassante mais il faut être logique même dans l'éthique médicale... |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  04.07.13 21:52 04.07.13 21:52 | |
| Donc si on veut être logique,l'euthanasie et le suicide assisté doivent être légalisés
car c'est dur pour les personnes de mon espèce (!!!) d'avoir bien vécu
En fin de vie on devrait être prioritaire pour une aide,question de solidarité |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  16.10.13 0:08 16.10.13 0:08 | |
| |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  16.10.13 0:25 16.10.13 0:25 | |
| |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  19.10.13 18:54 19.10.13 18:54 | |
| |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  19.10.13 19:05 19.10.13 19:05 | |
| Faut--il laisser vivre(obliger à vivre) un prématuré quand on est certain du poids des séquelles(pour la société,mais aussi et surtout pour lui-même) ???
Le suicide assisté en fin de vie,c'est un peu pareil... ... ...
C'est humain et digne d'accompagner dans la mort ceux et celles qui le souhaitent et qui ont vécu une existence bien difficile suite à un acharnement néo-natal... ... ..
Problème fort complexe.
Le nouveau-né ne peut pas décider alors on décide pour lui(élimination ou pas?)en fonction de l'évolution de sa pathologie et de son avenir avec cette pathologie.
Le nouveau-né devenu adulte avec sa pathologie néo-natale a,je pense,de nouveaux droits..
La société ayant essayé de l'intégrer au maximum devrait lui laisser le choix de sa fin de vie.On a décidé pour lui car on ne pouvait pas faire autrement,on l'a "normalisé" tant bien que mal,on a éduqué sa volonté pour lui donner une autonomie maximale tout au long de sa vie,ne le traitons pas comme personne vulnérable quand il sera en fin de vie. |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  20.10.13 12:14 20.10.13 12:14 | |
| |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  20.10.13 12:54 20.10.13 12:54 | |
| 07/03/2008
Questions autour la grande prématurité
Le professeur Pierre-Henri Jarreau est jeune. Il travaille dans le service de Médecine néonatale de Port-Royal à l’hôpital Cochin à Paris. Président de la société de médecine néonatale, il est un des représentants les plus actifs de la nouvelle génération, et très sensible aux aux questions éthiques que posent la réanimation des grands prématurés. Jeudi, est parue une vaste étude francaise qui montre que "40% des grands prématurés souffraient de séquelles pyshiques ou psychologiques" à 5 ans. Il répond à nos questions. E.F
Cette étude est-elle importante pour votre discipline ?
Ces études sont fondamentales. Le but de la réanimation néonatale est de faire survivre des nouveau-nés en détresse vitale, et nous en avons bien sûr les résultats à court terme, mais aussi de leur donner un avenir, c’est-à-dire les capacités de se développer normalement. Les résultats de notre discipline ne sont évaluables qu’à long terme et c’est pourquoi nous avons besoin de ces travaux de recherche. Cette étude montre un taux élevé de handicaps chez les grands prématurés à 5 ans.
Cela devrait-il conduire à modifier les pratiques?
Cela nous pousse surtout à progresser, à comprendre pourquoi un tel taux, à en déterminer les causes et à rechercher les moyens de les prévenir. Par exemple, cela doit nous pousser à progresser sur l’analyse des lésions cérébrales et les traitements qui pourraient les éviter. Il y a des recherches en cours. Tout cela doit permettre d’améliorer nos pratiques.
Ne craignez-vous pas, parfois, une course à l’exploit ?
En France, on ne peut vraiment parler de course à l’exploit. Je ne connais aucune équipe qui soit fascinée par l’idée de réanimer des moins de 500 grammes. De plus, les études le montrent , en France il n’y quasiment pas d’enfants réanimés avant 24 semaines.
Mais suffit-il d’améliorer les pratiques ?
Cette étude repose sur des enfants nés en 1997 et confirme, comme d’autres études, que plus la prématurité est grande, plus les risques sont élevés. Ce qui avait été mis en évidence par exemple par l’étude anglaise Epicure sur les trés grands prématurés de 22 et 25 semaines. Cela doit, encore une fois, nous inciter à progresser. Il reste que nous sommes, là comme ailleurs, confrontés aussi à des questions éthiques que les résultats de ces études à long terme réactivent.
|
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  05.11.13 15:19 05.11.13 15:19 | |
| Ethique - Article publié le : mercredi 11 novembre 2009 à 15:37 - Dernière modification le : mercredi 11 novembre 2009 à 15:37 Un hôpital condamné pour acharnement thérapeutique Par Caroline LachowskyC'est une première, annoncée par le quotidien Le Figaro : le centre hospitalier d’Orange a été condamné en mai dernier pour avoir réanimé un nouveau né en état de mort apparente. Agé de 7 ans il est aujourd’hui très lourdement handicapé. Une expertise est actuellement en cours pour évaluer le montant du préjudice subi par ses parents. Pour la première fois en France, la justice sanctionne un hôpital pour avoir réanimé un nouveau né en état de mort apparente. Une situation fréquente dont les gestes sont codifiés dans les services de réanimation pédiatrique, et qui le plus souvent permet de rétablir un développement normal. Sauf que dans le cas du nouveau né de l'hopital d’Orange, rien ne s’est déroulé normalement, et c’est précisément celà que les juges ont sanctionné : « l’obstination déraisonnable des médecins constitutive d’une erreur médicale ». Dès le début de l’accouchement, les médecins tardent à déceler une anomalie du rythme cardiaque du fœtus. Puis, lorsque le nouveau né voit le jour, il est en état de mort apparente. Comme c’est toujours le cas en pareille circonstance les médecins tentent de le réanimer mais sans succès. Une nécessaire évaluation collégiale ... Au bout de Vingt minutes le corps médical annonce le décès aux parents alors même que … les tentatives de réanimation se poursuivent. Dès lors on évoquer un « acharnement thérapeutique » : plus de vingt minutes plus tard, quand le cœur repart enfin les dommages causés par la privation du cerveau en oxygène sont irrémédiables. Cette condamnation devrait donc rappeler aux médecins la nécessité d’évaluer collégialement, les conséquences de leurs traitements pour éviter toute tentation d’acharnement thérapeutique. |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  05.11.13 15:23 05.11.13 15:23 | |
| QUELLE INDIGNITE MEDICALE |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  22.12.13 12:27 22.12.13 12:27 | |
| je souhaite de tout mon cœur un ou plusieurs enfants polyhandicapés aux femmes pro-vies qui s'obstinent à s'acharner contre une loi en faveur de la mort dans la dignité
Je suis moi-même une handicapée moteur...suite à une réanimation néo-natale. |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  03.02.14 13:43 03.02.14 13:43 | |
| |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  28.02.14 12:37 28.02.14 12:37 | |
| Un rapport sur la fin de vie des nourrissons remet l'euthanasie en débat Créé le 28/02/2014 à 11h35 -- Mis à jour le 28/02/2014 à 11h35  Un bébé endormi. SIPA SANTE - Le quotidien Libération rend compte d'un rapport sur la fin de vie des nouveaux-nés... Naître et mourir en l’espace de quelques jours. Pour les équipes de réanimation de l’hôpital Cochin, à Paris, ce drame est une réalité durant laquelle ils doivent accompagner des parents terrassés par le chagrin et parfois prendre de difficiles décisions. Alors que la Belgique a adopté le 13 février une loi permettant aux mineurs atteints d’une maladie incurable de demander à être euthanasiés, le Centre d’éthique de l’hôpital Cochin a remis un rapport sur la fin de vie des nourrissons dont le quotidien Libération rend compte ce vendredi. Les chercheurs ont interrogé trois équipes de réanimation et les parents de 25 enfants décédés durant leurs premiers jours de vie. Dans certains cas, les soignants n’ont pas joué un rôle «actif»: ils n’ont pas eu «d’intention de mort» et même s’ils ont arrêté de l’alimenter, ils ont laissé au bébé la possibilité de boire un biberon par exemple. A l’inverse, les équipes ont parfois eu un rôle actif dans la fin de vie: elles ont cessé tout soin, toute alimentation et ont même administré un sédatif au bébé «pour qu’il avance tranquillement vers la mort, sans souffrir». La loi Léonetti de 2005 qui, si elle a instauré un droit au «laisser mourir», interdit l’euthanasie active. Voir son bébé mourir à petit feu C’est pour ne pas contrevenir à la loi que les équipes médicales se trouvent souvent dans un «entre-deux» où l’on ne veut plus maintenir l’enfant en vie, sans toutefois pratiquer des gestes actifs: le supplice peut alors être long pour les parents. 60% des familles ont déclaré avoir un «mauvais ressenti» de la décision qu’ils ont pris avec les médecins: «Les deux jours pendant lesquels on a attendu de savoir s’ils allaient décider l’arrêt de l’alimentation et de l’hydratation ont été une torture, on devenait fou, on ne voulait pas que l’on force notre enfant à vivre», déclarent des parents. D’autres ont apprécié ces quelques jours de délai durant lesquels ils ont pu prendre leur bébé, relié dès la naissance à des appareils médicaux, dans leurs bras. A condition que cela ne dure pas trop longtemps: «Tous disent que ce temps devient angoissant s’il se prolonge: il est insupportable au-delà de trois, quatre jours, et intolérable au-delà d’une semaine», explique le Dr Fournier, directrice du Centre d'éthique clinique de l'hôpital Cochin. Voir son bébé mourir à petit feu, «devenir une poupée de chiffon», est une épreuve à laquelle les parents ne devraient pas être exposés, estiment les psychologues. Le projet de loi qui doit être élaboré d’ici à la mi-2014 sur l’euthanasie ne concernera, a priori, que les personnes majeures. Le cas des mineurs, et à plus forte raison des nourrissons, risque de faire débat encore longtemps avant que la loi ne transcrive l’horreur de la mort avant d’avoir vécu. |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  28.02.14 12:43 28.02.14 12:43 | |
| Agonie du nourrisson, des mots sur l’inconcevableEric FAVEREAU 27 février 2014 à 21:16 Libération (article réservé aux abonnés) ENQUÊTE Cesser d’alimenter et d’hydrater artificiellement des nouveaux-nés afin de les laisser partir, un dilemme tragique… Des médecins et des parents témoignent dans une étude de l’hôpital Cochin. Peut-on imaginer une situation plus inhumaine ? Peut-on, comme le permet la loi Leonetti, laisser mourir de faim et de soif un nourrisson, lorsque tous les acteurs estiment qu’il ne peut plus vivre en l’état ? Rien que d’en parler, l’effroi guette, les gens se détournent. Il y a quelques années, en France, lorsqu’un nouveau-né arrivait au monde avec un cerveau en grande partie détruit - suite à une anoxie ou en raison d’une grave pathologie intra-utérine -, les équipes de réanimation néonatale, après quelques jours d’observation et de confirmation du diagnostic, pratiquaient des gestes actifs mettant ... |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  28.02.14 13:07 28.02.14 13:07 | |
| Bien que je n'ai aucune connaîssance médicale et juridique,je me demande pourquoi la légalisation de la fin de vie des nouveaux-nés(et seulement des nourrissons..) serait-elle plus compliquée que le reste ?
On pourrait envisager une légalisation de fin de vie des nouveaux-nés comme une sorte d'IMG post-partum ?(c'est à dire facile à faire d'un point de vue éthique)cela n'engage que moi,j'écris cela spontanément en reprécisant que c'est à propos de la fin de vie des nouveaux-nés,mais pas celle des enfants...ni des adolescents comme en Belgique.
Je me permets de préciser que les prématurés sont les victimes d'un acharnement thérapeutique(si tel est le choix des parents,après tout,pourquoi ne pas s'acharner sur eux),mais il faut bien avoir conscience du fait que l'acharnement médical fait vivre la recherche médicale,et çà fait boule de neige,on arrive alors à des problèmes éthiques que l'on a du mal à résoudre aujourd'hui en France
Encore une fois,je n'y connais rien.J'ai simplement des idées qui surgissent à l'improviste..On devrait peut-être faire une légalisation globale de la fin de vie des prématurés,des nouveaux-nés ayant une grave affection,des personnes dépendantes en situation de fin de vie.Aucun rapport entre ces situations différentes,sauf l'obstination déraisonnable ... ... ...(qu'elle soit curative ou palliative... ... ...). |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  04.03.14 0:27 04.03.14 0:27 | |
| Réflexions sur la fin de vie des nourrissonsLa loi Leonetti de 2005 sur la fin de vie est-elle applicable aux nouveau-nés sans espérance de vie ? C’est la douloureuse question posée ce matin par Libération (pages 1 à 5) à partir d’un rapport du centre d’éthique clinique de Cochin (Paris). Cette structure, qui tient une place singulière dans les rapports entre médecine et éthique, a mené une recherche auprès de trois équipes de réanimation et des parents ayant vécu cette situation insoutenable : prendre soin jusqu’à la fin d’un nourrisson qui, suite à une anoxie ou d’une grave pathologie intra-utérine, est condamné. La loi Leonetti proscrit tout geste "actif" en n’autorisant comme "forme d’euthanasie passive" que l’arrêt de l’hydratation et de l’alimentation (AHA), explique le journaliste Eric Favereau, qui signe ce dossier. Mais cette AHA ne provoque-t-elle pas une "lente agonie" plutôt qu’une mort rapide ? Comment la mettre en œuvre auprès d’un nourrisson qui ne s’exprime pas ? Comment l’expliquer à des parents, alors que nourrir son enfant est au "cœur de la parentalité", pour reprendre l’expression de la psychologue Elisabeth Belghiti ? Dans une interview, Jean Leonetti reconnaît que le cas des nouveau-nés est "le plus complexe, le plus douloureux". Mais pour considérer que si l’AHA est "symboliquement atroce", elle ne l’est pas "médicalement". L’étude du centre d’éthique, présentée par la Dre Véronique Fournier lors d’un récent congrès, met toutefois en évidence des différences de pratiques et de multiples doutes qui pèsent sur la législation actuelle. Et justifient la réouverture du débat sur la fin de vie. John Sutton et Pascal Lelievre http://www.mutualite.fr/L-actualite/Kiosque/Revues-de-presse/Cliniques-l-Etat-baisse-a-nouveau-les-tarifs |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  04.03.14 9:33 04.03.14 9:33 | |
| Fin de vie - L’affaire Lambert oblige le Conseil d’État à trancher sur l’euthanasie. Un père dit sa douleur. Le cas douloureux des enfants le 06/02/2014 à 05:00 | Élodie Bécu En plein débat sur la fin de vie, Alain Thiesse raconte sa douleur de père confronté à l’acharnement médical subi par sa fille née grande prématurée et l’impossibilité de prendre la décision de la laisser mourir. Elle s’appelait Emma. Elle est née à cinq mois de grossesse. Beaucoup trop tôt. « Je vois bien qu’elle ne crie pas, qu’elle ne pleure pas, qu’il ne se passe rien », raconte son père Alain Thiesse, en se souvenant de ce 21 septembre 2003. Première réanimation. « Ne vous acharnez pas sur notre petite », demande-t-il au personnel médical. Pour maintenir sa fille en vie, pendant quatre mois, médecins et infirmières mettent tout en œuvre : intubation, extubation, réanimation, injection de médicaments, massages cardiaques. Impasse thérapeutique « Au bout de quatre mois, alors qu’on n’en pouvait plus, on a demandé un rendez-vous avec le chef de service », raconte-t-il. Le verdict tombe. Terrible : « Nous sommes dans une impasse thérapeutique. Je vous propose la mise en place d’une analgésie-sédation tout en étant conscient que d’une part cela pourrait accélérer la fin de l’enfant mais que d’autre part, nous sommes déjà dans une situation d’acharnement thérapeutique », explique le médecin. Pour Alain, le choc est violent : « pendant quatre mois on ne nous dit rien et on apprend qu’on est « déjà » en situation d’acharnement. On a vécu ça comme une trahison du corps médical ». Mais ce sentiment n’est rien par rapport au choix, impossible à faire, de mettre fin à la vie d’Emma. « J’aurais préféré que cette question se pose quand elle est arrivée en état de mort apparente, pas quatre mois après, après l’espoir, l’attachement ». « Ce choix s’apparentait à un homicide » Dans cette salle, en deux heures, impossible pour les parents de se déterminer. « On ne peut pas prendre cette décision, brutalement, au pied du mur ». À la douleur, s’ajoute la culpabilité : « Ce choix s’apparentait à pratiquer un homicide sur notre petite fille », raconte Alain Thiesse : « La situation, déjà complexe en soi, soulève de nombreuses questions quand il s’agit d’un enfant. Une personne adulte ou âgée a pu exprimer une volonté. Pour un enfant, que faire ? Et puis, pour un bébé, c’est l’enjeu de toute sa vie » Alain Thiesse juge que cette décision doit incomber au corps médical. Il ne peut pas « se décharger sur les parents. Notre silence a été interprété comme une adhésion à l’acharnement thérapeutique. Il signifiait juste que nous étions incapables de leur donner une réponse ». Il espère avec le livre qu’il vient d’écrire sur son histoire (*) briser le « tabou » de la fin de vie des nouveaux nés, pour que les parents ne soient plus seuls avec leur douleur. Il plaide pour un meilleur accompagnement des parents. « On se sentait très seuls. On regrette qu’il n’y ait pas eu de réunion plus tôt ». Les recommandations de la Fédération nationale des pédiatres néonatalogistes, et du Comité consultatif national d’éthique (CCNE), demandent pourtant d’aider les parents dans leur cheminement, pour obtenir leur assentiment sur toutes les décisions « sans que leur responsabilité soit directement engagée et sans qu’ils aient à porter à eux seuls le poids ». Alain Thiesse a porté l’affaire devant le tribunal pour « blessures involontaires ». La justice a conclu par un non-lieu. Aujourd’hui, alors qu’Emma est morte à six ans et demi lourdement handicapée sans avoir connu une vie normale, son message s’adresse aussi aux médecins : « Ils doivent prendre conscience qu’il existe des souffrances derrière leur obstination à vouloir trop bien faire en maintenant en vie des êtres trop fragiles ». Elle s’appelait Emma (Éditions Jacob-Duvernet), Alain Thiesse. http://www.lejsl.com/actualite/2014/02/06/le-cas-douloureux-des-enfants |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  04.03.14 9:46 04.03.14 9:46 | |
| Dans ce genre de situation,on doit exiger de la part du personnel soignant une réponse positive à une demande d'euthanasie active. |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  04.03.14 9:58 04.03.14 9:58 | |
| Acharnement thérapeutique sur les prématurés, des mots sur l’inconcevable... |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  05.03.14 10:32 05.03.14 10:32 | |
| Une réflexion spontanée de ma part
Peut-être que si on se penchait sur ce problème,on serait amené à prendre plus de distance par rapport à la fin de vie des adultes ??? à prendre plus de distance,et donc à résoudre plus facilement la légalisation de la fin de vie adulte (au niveau émotionnel ) |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  06.03.14 9:15 06.03.14 9:15 | |
| Copié-collé SOURCE = "Famille chrétienne"... ... ... L’insupportable agonie des nouveau-nés CHRONIQUE | Tribune | 04/03/2014 | Par Laurence Henry Laurence Henry 150x200 ©DR Vincent Lambert, cet infirmier en état pauci-relationnel ou état de conscience minimale, fait ces derniers temps l’objet de débats intenses et douloureux sur l’interprétation d’un des articles de la loi Leonetti autorisant l’arrêt de tout traitement et obligeant à une continuité de soins. Parallèlement à ces difficiles discussions sur l’avenir d’un homme, sur la décision de sa vie ou de sa mort se tiennent celles concernant les nourrissons et plus particulièrement des enfants nés prématurés. Vendredi 28 février le journal Libération a publié un article intitulé La fin de vie, débat toujours à vif sous-titré Agonie du nourrisson, des mots sur l’inconcevable. Il fait suite à une étude dirigée par le Centre d’éthique clinique de l’hôpital Cochin sur les arrêts d’alimentation pour des nouveau-nés dont la vie « paraissait n’avoir aucun sens », pour des petits n’étant pas en fin de vie, mais ne pouvant « plus vivre en l’état » parce que peut-être porteur d’un handicap dont on ignore l’importance et la qualité. C’est dans ce contexte que se pose la question de la qualification de leur alimentation considérée comme un soin, par certains, parce qu’administrée artificiellement et comme un traitement, par d’autres, parce qu’alimentation artificielle. Obstination déraisonnable ou soin normalement dû ? L’article ne tranche pas, mais rappelle les trois modèles d’arrêt d’alimentation et d’hydratation constatés dans l’étude de l’hôpital Cochin : le premier propose une alimentation orale à l’enfant, le deuxième ne la propose pas, mais l’enfant est sédaté et enfin le troisième modèle où l’enfant sera sans sédation et se verra proposer le biberon de façon peu insistante, car l’intention de mort est ici manifeste, tout comme dans le deuxième modèle. Une réalité qui apparaît bien trop cruelle pour tous Dans cette étude, les parents comme les soignants expliquent toutes les difficultés de cette mort par arrêt d’alimentation. L’enfant entre en phase d’agonie, parce que son alimentation est arrêtée, et non pas en raison de son état de santé. L’agonie est ici provoquée et c’est en quoi elle est inconcevable. Il faut malgré tout mettre des mots dessus. Mots déchirants d’une réalité qui apparaît bien trop cruelle pour tous. « Voire (son) enfant devenir une poupée de chiffon », le voir sans vie avant sa mort avec cette tentation de l’euthanasie qui arrive. Les parents disent leur insupportable souffrance devant la dégradation du corps de leur enfant – « c’était un bébé potelé et à la fin elle était devenue méconnaissable » – et devant le temps, un élément fondamental dans cette tragédie. « On attendait, on attendait ; la dernière semaine, on n’arrivait plus à y aller », « au bout de quelques jours, les parents ne viennent plus, c’est trop insupportable. » Le temps met ici à l’épreuve aussi bien soignants que parents. Il joue avec les nerfs de chacun, teste les limites mais aussi certainement la cohérence de ces protocoles ou plutôt leur incohérence. « Il [l’arrêt de l’alimentation et de l’hydratation] est insupportable au bout de trois, quatre jours, et intolérable au-delà d’une semaine. » Dans ces conditions, on peut se demander comment 60 % des soignants interrogés peuvent avoir « un bon ressenti » face à ces décès qui ne peuvent qu’être qualifiés d’euthanasie pour les deux derniers modèles… La médecine joue avec les lois, avec les mots. L'Eglise fait de même.(Admin). Comment est-on arrivé à cette extrémité ? Les naissances de prématurés, et en particulier de grands prématurés, ne cessent d’augmenter. La prévention de ces naissances permettrait de réduire les lésions cérébrales, sources du handicap, qui apparaissent en raison du stress induit par la vie ex utero inadaptée à des enfants de cet âge. L’enfant est, en effet, soumis à de nombreux stimuli inexistants in utero comme la lumière, le bruit mais aussi la faim, le froid, auxquels il est apte à faire face lorsqu’il est à terme. Plus il est jeune, plus son organisme peine à résister au stress provoqué par ces stimuli. L’augmentation du stress entraînera des poussées hypertensives qui provoqueront des hémorragies cérébrales et causeront la destruction des neurones autour du site de l’hémorragie. Devant le nombre en augmentation de ces petits, il est également nécessaire de se réinterroger sur la réanimation quasi systématique sur un a priori de vie. Ne sachant plus comment faire face au handicap se profilant, face au rouleau compresseur de la qualité de vie, face à une société qui peine à reconnaître le handicap comme un de ses constituants et ne lui accordant que des compromissions, la médecine joue avec les lois, avec les mots pour que ces enfants ne vivent pas. Or, 60 % de parents jugent ces situations insoutenables. Ce qu’elles sont. En 1984, le Dr Helga Kube, éthicienne australienne, déclarait lors de la Ve Conférence mondiale des associations Pour le droit de mourir dans la dignité : « Si nous pouvons obtenir des gens qu’ils acceptent le retrait de tout traitement et soin, spécialement l’arrêt de toute nutrition et hydratation, ils verront quel chemin douloureux c’est de mourir, et alors, pour le meilleur intérêt du patient, ils accepteront l’injection létale ». Sous couvert de bons sentiments… Ce qui se passe avec ces nourrissons, mais également avec Vincent Lambert, ressemble fort à une étape supplémentaire vers la légalisation de l’euthanasie pour les adultes, mais également la réponse à l’exception d’euthanasie demandée pour ces nourrissons depuis tant d’années. Sous couvert de bons sentiments, en imposant à ses parents, mais aussi aux soignants (« les infirmières pleuraient »), cette vision terrifiante de l’enfant qui se meure de faim et de soif, il est en effet facile d’amener l’euthanasie comme une mort humaine. « Nous ne pouvons pas faire mieux pour ces enfants qui auront une vie indigne, puisque la loi ne nous le permet pas ? Alors légalisons l’euthanasie qui adoucira leurs dernières heures. » C’est tenir pour rien le travail acharné et l’amour de tant de parents qui se battent chaque jour pour leurs enfants, mais également le travail des professionnels. Le tenir pour rien, le ridiculiser parfois même mais également prendre le très grand risque de le déclarer incohérent avec les valeurs d’un accompagnement humain. Un tel déplacement des valeurs, déplacement de l’acte de tuer vers l’humain, vers le compatissant, le bienveillant conduit à un renversement complet des valeurs, du Bien et du Mal. Le Mal revient à laisser vivre ces enfants dont la vie n’est pas souhaitée et le Bien est l’euthanasie de ces petits pour qui la mort devient préférable. Une interview de Jean Leonetti vient conclure cet article de Libération et laisse perplexe. Tout en rappelant l’interdit de l’euthanasie, l’auteur de la loi sur la fin de vie de 2005 approuve l’arrêt d’alimentation et d’hydratation chez le nouveau-né, dont il dit qu’elles font partie prenante « d’une logique de soin », mais qu’il qualifie de traitement. Il explique comment se réalise ce geste et l’on a bien du mal à voir la différence avec une euthanasie : arrêter de nourrir un patient et l’endormir (tout en le soulageant) sans son consentement. « Je te nourris parce que je veux ta vie » Selon lui, le geste est « symboliquement atroce, mais pas médicalement », ce qui rend licite ces arrêts, et justifierait l’injustifiable. Si l’on enlève à un geste sa composante symbolique, il perd alors toute sa composante humaine, il perd une grande partie de sa chair, de son sens. Jean Leonetti compare l’arrêt d’alimentation à l’arrêt d’un respirateur. Or dans une situation, celle du respirateur, l’enfant peut respirer seul si son corps le lui permet, si ses muscles sont suffisamment puissants pour cela. Dans l’autre situation, il ne peut en aucune façon se nourrir seul, ni dire sa faim si la sédation est trop forte. Les situations sont bien différentes et la symbolique de l’alimentation comme lien, comme cœur du métier de parents comme le rappelle la psychologue Élisabeth Beltghiti, rend son arrêt inconcevable chez le tout-petit. Il détruit ce lien de vie qui est aussi un puissant lien d’amour. « Je te nourris parce que je veux ta vie, parce que je te dis le souci et surtout l’amour que j’ai pour toi mon enfant, même si ta vie est abîmée, même si celle-ci doit être courte. » L’enfant a faim au contraire de la personne en fin de vie. Il a faim parce qu’il n’est pas en fin de vie mais en début de vie, sans doute fort accidentée, mais bien en début de vie. http://www.famillechretienne.fr/societe/bioethique/l-insupportable-agonie-des-nouveau-nes-131160 |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  06.03.14 9:36 06.03.14 9:36 | |
| Si la médecine se contredit, l'Eglise aussi se contredit. J'en ai quelques preuves parfaitement concrètes, réelles, et actuelles.
Le commandement "Tu ne tueras pas" ne signifie pas 'Tu empêcheras de mourir" ou "Tu feras survivre".
Sous couvert de bons sentiments, on s'acharne palliativement ... ... ... |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  17.03.14 9:38 17.03.14 9:38 | |
|
Loi Leonetti et néonatologie : des questions éthiques particulières
03.03.14 Mise à jour le 11.03.14
Une étude du Centre d'éthique clinique (CEC) de l'hôpital Cochin (AP-HP, Paris) se demande si le recours à l'arrêt de l'alimentation et de l'hydratation artificielles (AHA) en néonatologie ne serait pas "le talon d'Achille" de la loi Leonetti d'avril 2005 sur la fin de vie.
bébé néonatologie
La délicate question des soins palliatifs en néonatologie
L'étude du Centre d'éthique clinique (CEC) datant de décembre 2013, dont l'APM a eu copie et dont les conclusions ont été dévoilées par le quotidien Libération le 28 février 2014, est en cours de publication a indiqué à l'APM l'un de ses auteurs, le Dr Véronique Fournier, directrice du Centre d'éthique clinique. L'objectif de l'étude, intitulée “L'arrêt d'alimentation et d'hydratation artificielles en néonatalogie: l'épreuve du réel”, était d'analyser a posteriori le recours à l'arrêt de l'AHA vu par les équipes soignantes et par les parents des nourrissons l'ayant subi. “Notre hypothèse de travail était que les difficultés des uns et des autres à vivre la mise en oeuvre de l'arrêt de l'AHA sur le terrain étaient peut-être révélatrices du fait que cette pratique pose des questions éthiques particulières, que nous souhaitions approfondir”, expliquent les auteurs, Véronique Fournier, Elisabeth Belghiti, Laurence Brunet et Marta Spranzi.
L'étude a inclus 25 enfants, nés en moyenne à un âge gestationnel de 36 semaines. Pour deux d'entre eux, l'arrêt de l'AHA avait été décidé en anténatal. Dans six cas, il avait été décidé dès les premiers jours après la naissance, et dans 16 cas, l'arrêt de l'AHA a été décidé “dans un délai de une à six semaines après la naissance, le plus souvent du fait d'une forte incertitude diagnostique et/ou pronostique initial et de la nécessité pour l'équipe d'y voir clair avant de prendre une décision définitive”. Les chercheurs ont notamment mené 55 entretiens concernant ces 25 enfants, dont 14 avec des parents. Selon l'étude, à chaque fois, “on arrête l'alimentation et l'hydratation artificielles que l'on considère, depuis la loi Leonetti, comme des traitements actifs [...] lorsque l'état de l'enfant est jugé très préoccupant et que l'on décide qu'il est temps de ne pas poursuivre des soins déraisonnables”.
Trois modèles
Pour autant, les chercheurs relèvent trois “modèles” d'arrêt de l'AHA.
Dans le premier, si l'arrêt de l'AHA “fait partie d'un projet dit palliatif compris comme un projet de 'soins proportionnés'”, les équipes “se défendent de toute intention de mort : l'enfant survit ou ne survit pas à l'arrêt de l'AHA, en fonction de ses propres capacités. [...] Lorsque l'alimentation et l'hydratation artificielles sont arrêtées, un biberon lui est régulièrement proposé [...] Il est aussi régulièrement vérifié qu'il est confortable et qu'il ne souffre pas”.
Le second modèle est “assez radicalement inverse” du précédent. “Les médecins ne proposent l'arrêt de l'AHA que dans des situations où ils considèrent, après en avoir longuement et mûrement discuté en équipe, qu'il vaudrait mieux pour cet enfant-là qu'il ne survive pas. Cette information est alors partagée comme telle avec les parents”. Les auteurs ajoutent que l'enfant meurt en quelques jours, trois-quatre maximum, à la fois de sédation et d'AHA. “Les médecins sont conscients d'être dans un processus moins strictement palliatif que le précédent et moins strictement respectueux de la loi”.
Le troisième modèle est “intermédiaire”. “Si les équipes assument que leur intention est bien que l'enfant ne vive pas, lorsqu'elles ont acquis la conviction que ce serait la moins pire des solutions pour lui, il leur est en même temps important de respecter l'esprit de la loi, c'est-à-dire ne rien faire qui puisse être considéré comme du 'faire mourir”'.
Les auteurs s'attachent également à décrire le ressenti des équipes et des parents. Pour les 14 enfants dont ils ont pu rencontrer les parents,“le ressenti de ces derniers a été classé plutôt bon ou très bon dans 40% des cas, et plutôt mauvais ou très mauvais dans 60% des cas”. Pour ces mêmes 14 enfants, le ressenti des soignants (médecins et non médecins) a été estimé bon ou très bon dans 60% des cas, et plutôt mauvais ou très mauvais dans 40% des cas. Ils remarquent que le modèle d'arrêt de l'AHA ne semble pas avoir été un facteur influençant le ressenti. En revanche, le sont les convictions sur la fin de vie, la conception de son rôle en contexte de fin de vie (pour les professionnels) et, pour les parents comme pour les soignants, l'attitude vis-à-vis du handicap. Deux autres éléments entrent en jeu : la durée de l'arrêt de l'AHA et le temps mis par l'enfant pour mourir (ou ne pas mourir) et la qualité de la “relation/communication avec l'équipe tout au long de ce temps”.
Sur le premier volet, parents et soignants s'accordent sur le fait que plus le temps se prolonge, plus il devient angoissant, “insupportable au-delà de trois-quatre jours, et intolérable au-delà d'une semaine”.
Sur le deuxième volet, “la communication/relation initiale est d'autant plus satisfaisante que l'équipe est claire et cohérente avec ses choix, qu'elle les exprime et les explique plusieurs fois, que les parents y souscrivent, que les médecins [...] ne fuient pas la chambre une fois les prescriptions faites et le processus entamé”, assurent les auteurs, ajoutant pour autant que “si le temps du mourir vient à se prolonger, la relation se délite vite”.
Les chercheurs expliquent aussi que l'arrêt de l'alimentation est très symbolique pour des parents : “C'est [...] la fonction nourricière, noyau dur de la parentalité, qui se trouve convoquée par l'arrêt de l'AHA”, résument-ils.
Par ailleurs, “il nous semble que l'étude met bien en lumière combien en matière d'accompagnement vers la mort, l'intention de laisser faire la nature peut facilement apparaître illusoire”, assurent les auteurs. Autrement dit, même si l'arrêt de l'AHA, “ne provoque pas la mort intentionnellement, on fait intentionnellement courir à l'enfant un risque important”. C'est en ce sens que “si l'arrêt d'alimentation et d'hydratation artificielles entre incontestablement dans le champ de la loi Leonetti, sa mise en oeuvre en néonatologie peut aboutir à une impasse éthique”. Les chercheurs estiment que “dès lors que la vie du patient est entièrement dépendante de l'artifice technique et des soins médicaux, il est difficile de soutenir qu'il puisse y avoir décision d'arrêt d'AHA sans aucune intention de faire mourir. Ensuite, la répugnance face à toute intention assumée de mort a souvent pour corollaire une dilatation du temps de celle-ci, vécue comme délétère autant par les parents que par les soignants”. Les auteurs poursuivent : “C'est ainsi que l'on en vient à se demander si l'AHA en néonatalogie ne serait pas le talon d'Achille d'un dispositif légal qui a tenté de dégager un équilibre délicat entre le refus de l'obstination déraisonnable et la condamnation de l'aide active à mourir”.
Deux points de vigilance
Pour autant, dans leur conclusion, les auteurs estiment “le recours à l'arrêt de l'AHA en néonatalogie, en application de la loi Leonetti, a manifestement permis d'engager les équipes soignantes à changer résolument leur mode de fonctionnement” de manière positive. Mais ils interpellent sur deux aspects. “Il serait probablement hautement dangereux de méconnaître le danger psychique pour les parents qu'ils puissent jamais imaginer que leur enfant est mort d'un arrêt d'AHA, surtout dans le contexte de dialogue dont on se réjouit qu'il existe maintenant et qui fait qu'ils ne peuvent que se sentir coresponsables de cette décision”. En outre, “c'est un leurre de penser qu'une mort par arrêt d'AHA en néonatalogie soit une mort plus naturelle et moins intentionnelle qu'une autre mort, à partir du moment où celle-ci survient après une décision de limitation des traitements actifs”.
|
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  10.08.14 15:06 10.08.14 15:06 | |
| Les couveuses pour nouveaux-nés prématurés sont déjà des " utérus artificiels" ...  |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  16.09.14 9:48 16.09.14 9:48 | |
| " Pas d'acharnement sur notre bébé "
16/09/2014 05:35
Les très grands prématurés comme le bébé de ce couple de Saintes représentent environ 0,5 % des naissances. - Les très grands prématurés comme le bébé de ce couple de Saintes représentent environ 0,5 % des naissances. - (Photo d'archives) Les très grands prématurés comme le bébé de ce couple de Saintes représentent environ 0,5 % des naissances. - (Photo d'archives)
Les très grands prématurés comme le bébé de ce couple de Saintes représentent environ 0,5 % des naissances. - (Photo d'archives)
Parents d’un très grand prématuré, actuellement hospitalisé en réanimation au CHU de Poitiers, un couple de Saintongeais demande l’arrêt des soins.
Hélène (*) parvient difficilement à contenir ses sanglots. Cette jeune femme et son compagnon, installés près de Saintes (Charente-Maritime) doivent faire face à une situation insoutenable depuis quinze jours. Leur premier enfant est né le 31 août dernier à Saintes à 1 h 56. Moins de quatre heures après sa naissance, il était admis au CHU de Poitiers, au service de néonatalogie, en réanimation.
Un second avis demandé à Clamart
Ce bébé est un très grand prématuré. « Il pesait 865 grammes à sa naissance », dit la jeune femme. « Après vingt-cinq semaines et quatre jours de grossesse, au lieu du terme prévu vers le 18 décembre. A Saintes, les médecins ont choisi de le réanimer sans nous demander notre consentement. (NDLR : la loi dite Léonetti ne s'applique pas dans les situations d'urgence). Aujourd'hui, notre bébé est maintenu en vie par un respirateur, des apports nutritifs et sanguins. Il a eu une hémorragie cérébrale de grade IV, le plus élevé des lésions cérébrales, dans un lobe, et de grade II, dans l'autre hémisphère. Depuis vendredi, on sait que les séquelles sont irréversibles, qu'elles engendreront un handicap moyen à lourd pour lui mais les médecins ne savent pas de quel type de handicap il souffrira. »
Pour l'heure aucune décision n'a été prise. L'équipe médicale du service a émis un avis collégial pour le maintien en vie du bébé.
Désemparé le couple dénonce une situation « inacceptable », « un acharnement thérapeutique » : « On ne nous demande pas notre position. Nous parents, nous ne souhaitons pas une vie de handicaps pour notre fils. Les médecins nous assurent d'une qualité de vie pour notre fils mais visiblement, ils ne savent pas de quoi ils parlent et manquent de recul face à la très grande prématurité… »
La direction du CHU de Poitiers n'a pas souhaité réagir sur cette situation qui devrait évoluer aujourd'hui. L'équipe du service de néonatalogie poitevin a sollicité un second avis auprès d'un groupe éthique constitué de réanimateurs de l'hôpital Antoine-Béclère de Clamart (Hauts-de-Seine). Ils devraient communiquer leur décision aux deux jeunes parents aujourd'hui.
(*) La jeune maman a souhaité garder l'anonymat.
en savoir plus
> Avec l'évolution des techniques de réanimation en néonatalogie depuis une trentaine d'années, soignants et parents sont face à de terribles dilemmes : « Ce sont de véritables crises de conscience pour les soignants et les parents, explique Roger Gil », professeur émérite de neurologie à l'université de Poitiers et directeur de l'espace de réflexion éthique de Poitou-Charentes. « On est là en situation de tension éthique : faut-il arrêter et ne pas donner une chance réelle à cet enfant ou faut-il poursuivre les soins pour permettre une vie relationnelle au risque qu'il ait des lésions cérébrales dont on ignore l'étendue ? Le cas est très douloureux, les parents et les soignants qui ont eu la capacité de se remettre en question en sollicitant un autre avis, sont en souffrance. La situation est telle qu'on ne peut en sortir qu'en dialoguant. »
|
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  17.09.14 10:06 17.09.14 10:06 | |
| |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  17.09.14 10:26 17.09.14 10:26 | |
|
Au CHU de Poitiers, un débat douloureux autour d’un grand prématuré
Les parents d’un bébé, né à 25 semaines de grossesse et placé en réanimation au CHU de Poitiers, accuse l’équipe médicale « d’acharnement thérapeutique ».
16/9/14 - 17 H 58 journal La Croix
Unité de soins pour grands prématurés.
DIDIER PALLAGES/AFP
Unité de soins pour grands prématurés.
Avec cet article
La prématurité bouleverse le quotidien de la famille
De son côté, l’équipe affirme vouloir se donner un peu de temps pour évaluer de manière plus précise les séquelles éventuelles de l’enfant et ne pas « agir dans un contexte émotionnel ».
C’est une affaire douloureuse qui fait grand bruit au sein du CHU de Poitiers. L’histoire d’un bébé, grand prématuré, placé en réanimation depuis une quinzaine de jours. Avec autour de lui des parents en grande souffrance et une équipe soignante en pleine réflexion sur une décision difficile à prendre.
« On ne veut pas que notre fils soit victime d’un acharnement thérapeutique », affirment en substance les parents. « Nous ne sommes pas dans l’acharnement. Nous souhaitons juste avoir un peu de recul pour ne pas prendre une décision trop rapide dans un fort contexte émotionnel », affirme de son côté le professeur Fabrice Pierre, chef du pôle mère-enfants au CHU de Poitiers.
Un bébé né à 25 semaines de grossesse
Ce petit garçon est né le 31 août à l’hôpital de Saintes (Charente-Maritime) avant d’être transféré, juste après la naissance, au CHU de Poitiers. Selon la mère, interrogé par la Nouvelle République, l’enfant, d’un poids de 865 grammes, est né à 25 semaines et quatre jours de grossesse.
Il s’agit donc d’un « grand prématuré » selon les critères utilisés par les médecins. « À Saintes, les médecins ont choisi de le réanimer sans nous demander notre consentement. Aujourd’hui, notre bébé est maintenu en vie par un respirateur, des apports nutritifs et sanguins », a expliqué la mère au quotidien tourangeau. Avant de donner quelques précisions sur sa situation médicale.
« Il a eu une hémorragie cérébrale de grade IV, le plus élevé des lésions cérébrales, dans un lobe, et de grade II, dans l’autre hémisphère. Depuis vendredi, on sait que les séquelles sont irréversibles, qu’elles engendreront un handicap moyen à lourd pour lui mais les médecins ne savent pas de quel type de handicap il souffrira. »
Un avis collégial de l’équipe de Poitiers
Face à cette situation, les médecins du CHU de Poitiers ont décidé de maintenir l’enfant en réanimation, sous ventilation. « Cela peut être impressionnant pour les parents car il est relié à des tuyaux. Mais ce n’est pas une réanimation lourde. Pour nous, c’est une réanimation d’attente », explique le professeur Pierre.
Au bout d’une dizaine de jours, l’équipe du CHU a organisé une réunion collégiale à l’issue de laquelle a été décidé de maintenir cette réanimation d’attente. « Nous avons souhaité recueillir l’avis d’une équipe d’un autre hôpital, poursuit le médecin. Après avoir reçu ce deuxième avis, nous organiserons une troisième réunion avec cette fois des membres extérieurs à l’équipe, notamment spécialisés dans l’éthique. Ce n’est qu’à l’issue de cette troisième réunion que nous prendrons une décision ».
Une attente mal vécue par les parents
Cette situation d’attente est mal vécue par les parents qui dénoncent un « acharnement thérapeutique ». « On ne nous demande pas notre position. Nous parents, nous ne souhaitons pas une vie de handicaps pour notre fils. Les médecins nous assurent d’une qualité de vie pour notre fils mais visiblement, ils ne savent pas de quoi ils parlent et manquent de recul face à la très grande prématurité… », ont-ils expliqué à la Nouvelle République.
« Notre souci est simplement de nous donner quelques jours de réflexion pour apprécier de manière la plus précise possible les séquelles éventuelles chez cet enfant », répond le professeur Pierre.
Des pratiques diverses en réanimation néonatale
Cette affaire appelle d’abord un premier constat : en réanimant cet enfant à 25 semaines, les médecins de Saintes n’ont pas pris une décision contraire aux bonnes pratiques. En France, il existe aujourd’hui un consensus pour ne pas réanimer un prématuré en dessous de 23 semaines.
« Ensuite, les pratiques sont diverses. Certaines équipes réaniment à partir de 23 semaines, d’autres à partir de 24 semaines. Globalement, à partir de 25 semaines, la quasi-totalité des médecins réaniment même si on peut trouver, ici ou là, des professionnels qui sont sur une autre ligne », explique le professeur Olivier Claris, chef du service de néonatologie et réanimation néonatale à l’hôpital Femme-Mère-Enfant et au centre hospitalier Lyon-Sud.
Des risques variables en cas d’hémorragie cérébrale
Pour le reste, ce médecin tient à rester prudent vis-à-vis du cas de cet enfant dont il ne connaît pas le dossier médical. « De manière générale, on peut dire que l’existence d’une hémorragie cérébrale de grade IV, en soi, ne permet pas de se prononcer, explique le professeur Claris. Si l’hémorragie est très étendue, il peut y avoir un risque de séquelles lourdes. Mais je connais aussi des enfants, nés avec une hémorragie cérébrale de grade IV qui sont toujours en vie aujourd’hui, sans aucune séquelle motrice. De même, je me souviens il y a 10 ans avoir été accusé d’acharnement thérapeutique par les parents d’un enfant né à 25 semaines. Il a survécu et va très bien aujourd’hui ».
« Ne pas faire porter aux parents le poids de la décision »
À distance, le professeur Claris ne « juge pas déraisonnable » le choix de l’équipe de Poitiers de se donner ainsi un peu de temps avant de prendre une décision pouvant être lourde de conséquences.
« Dans certains cas, on est face à des situations complexes car le cerveau d’un enfant à des capacités de régénération parfois imprévisibles », explique le médecin lyonnais, en évoquant aussi la place des parents. « Ce sont bien sûr des acteurs fondamentaux de la décision médicale. Leur avis est très important mais au final, c’est aux médecins de prendre la décision, notamment pour ne pas faire porter aux parents le poids de la décision quelle qu’elle soit ».
La position du Comité d’éthique
C’est également, sur ce point précis, la position du Comité national d’éthique. « La décision de l’équipe médicale concernant le traitement à entreprendre ou à interrompre doit se faire sans tenir les parents à l’écart, mais sans leur faire supporter le poids du remords. Elle ne saurait non plus constituer une décharge d’une responsabilité professionnelle non-assumée », soulignait le Comité dans un avis rendu en 2000 sur la réanimation néonatale.
PIERRE BIENVAULT
|
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  19.09.14 12:58 19.09.14 12:58 | |
|
"Laisser partir" Titouan
Publié le : 19 Septembre 2014 par Philippe Berrebi
Philippe Berrebi
Les médecins l’avouent sans détour, c’est sans doute l’une des décisions les plus délicates pour les équipes confrontées à ce type de situation : accompagner la fin de vie d’un être humain venu au monde quelques jours plus tôt. Après près d’une semaine d’un tourbillon médiatique, les médecins du CHU de Poitiers ont annoncé qu’ils s’engageaient dans un processus « d’accompagnement de fin de vie » du petit Titouan, un grand prématuré né le 31 août dernier à 25 semaines de grossesse et pesant 900 grammes.
Cette décision, prise en accord avec la famille, met un terme aux divergences de ces derniers jours entre l’équipe soignante et les parents. Ces derniers avaient dénoncé « l’acharnement thérapeutique » et redoutaient, rappelle la presse ce matin, des risques de graves séquelles après une hémorragie cérébrale importante pour l’enfant.
Les médecins, eux, s’étaient inscrits dans un protocole médical classique dans lequel un suivi de l’évolution de l’état du bébé pendant plusieurs jours associé à une consultation d’un groupe extérieur de réanimateurs précède toute décision.
Alors, l’émotion a-t-elle pris le pas sur la raison médicale ? La médiatisation « n’a pas eu d’impact sur le processus, répond au Figaro le Pr Fabrice Pierre, chef du pôle mère-enfant du CHU. Ces dernières semaines, nous étions déjà dans une démarche de maintien, sans acharnement ». Et si les médecins ont pris la décision de « laisser partir », c’est, disent-ils, parce que « l’état de l’enfant s’est dégradé ces dernière heures ».
Après l’histoire de Vincent Lambert, celle du petit Titouan rappelle combien la question de la fin de vie est un processus délicat, surtout lorsqu’il est porté en place publique. Qu’une loi aussi aboutie soit-elle ne peut pas répondre de manière appropriée à toutes les situations ; que le maintien du dialogue entre les proches et les médecins reste déterminant dans le cheminement d’une décision terrible.
|
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  20.09.14 10:47 20.09.14 10:47 | |
|
Euthanasie d’un prématuré: la bioéthique sous les feux des médias
Jean-Yves Nau Slate.fr
Science & santé
20.09.2014 - 8 h 14
mis à jour le 20.09.2014 à 10 h 10
L’«urgence à ne pas agir» que peuvent affronter les médecins cadre mal avec le désarroi et l’angoisse des parents, surtout quand celui-ci est amplifié.
Autrefois, ces affaires étaient nombreuses mais n’avaient eu aucun écho médiatique. Cette semaine, celle des parents de Titouan est venue, en quelques jours, s’ajouter à la longue liste des «questions éthiques» soulevées par l’avancée des sciences et des techniques médicales. Une affaire d’autant plus brûlante qu’il s’agit de vie et de mort, de handicap annoncé et d’anormalité jugée inacceptable.
Tout commence le mardi 16 septembre avec une information publiée par le quotidien régional La Nouvelle République. Le témoignage écrit est anonymisé, mais l’article est accompagné d’une vidéo. Une jeune mère y parle en pleurant de son premier enfant, Titouan, né le 31 août à Saintes (Charente-Maritime), hospitalisé dans le service de réanimation néonatale du CHU de Poitiers. L’enfant pesait 865 grammes à sa naissance. Le terme de la grossesse était prévu pour dans trois mois.
«Il a eu une hémorragie cérébrale de grade IV, le plus élevé des lésions cérébrales, dans un lobe, et de grade II dans l'autre hémisphère, dit alors la mère. Depuis vendredi 12 septembre, on sait que les séquelles sont irréversibles, qu'elles engendreront un handicap moyen à lourd pour lui, mais les médecins ne savent pas de quel type de handicap il souffrira.» Elle accuse aussi les médecins de Saintes d’avoir choisi de réanimer le nouveau-né sans demander son consentement et celui du père.
Le couple dénonce alors une situation «inacceptable», «un acharnement thérapeutique». «On ne nous demande pas notre position, expliquent-il. Nous parents, nous ne souhaitons pas une vie de handicaps pour notre fils. Les médecins nous assurent d'une qualité de vie pour notre fils, mais visiblement, ils ne savent pas de quoi ils parlent et manquent de recul face à la très grande prématurité…»
Dans un premier temps, l'équipe du service de néonatologie du CHU de Poitiers émet un avis collégial pour le maintien en vie du bébé et fait savoir qu’elle a sollicité un second avis auprès d'un groupe éthique constitué de réanimateurs de l'hôpital Antoine-Béclère de Clamart (Hauts-de-Seine). Le jeudi 18 septembre, l'état de santé de l'enfant se dégrade et les médecins décident de ne pas poursuivre les soins qui maintenaient l'enfant en vie.
«Il n'y a jamais urgence à tuer»
Reprises, développées, amplifiées, commentées, les accusations des parents ont poussé le corps médical spécialisé à justifier sa position. «Il faut toujours prendre du recul pour savoir quelle est la situation de l'enfant. Nous ne sommes pas dans un acharnement, mais dans un accompagnement le temps de l'évaluation, pour être certains d'apporter les meilleures informations possibles, déclarait sur France Bleu, dans les premières heures de l'affaire, le Pr Fabrice Pierre, chef du service de gynécologie-obstétrique du CHU de Poitiers. Pour être sûr de pouvoir appréhender le type de séquelles, on ne peut pas le faire de façon précipitée. Il faut quelques semaines pour l'évaluer.»
D’autres spécialistes de néonatalogie ont souligné la très grande complexité qu’ils rencontrent pour faire un pronostic quant aux séquelles et au devenir des grands prématurés. «Le fait de bien se poser, pour être sûr qu’on ne fait pas de bêtises, et de réanimer en attendant, est une procédure habituelle, demandée et conseillée par tous les organismes professionnels qui traitent de ce sujet, expliquait le Dr Christophe Elleau, chef de l’unité de néonatologie-bloc Maternité du CHU de Bordeaux. De temps en temps, il est urgent de ne pas agir. Il n’y a jamais urgence à tuer.»
Dans une telle situation, l’«urgence à ne pas agir» est une notion qui cadre mal avec le désarroi, l’angoisse des parents. Et l’affaire devient de moins en moins gérable quand ce désarroi et cette angoisse sont médiatisées, la médiatisation amplifiant ces sentiments. Une situation d’autant plus sensible qu’elle survient à un moment où, avec l’affaire Vincent Lambert, la question de l’«acharnement thérapeutique» relance les passions entre partisans et adversaires d’un nouveau droit, celui du «suicide médicalement assisté».
Double paradoxe
Dans ce genre d'affaires, nous sommes dans un double paradoxe. D’une part parce que la loi dite Leonetti fournit tous les éléments, ou presque, de nature à prévenir les anciennes situations dites d’acharnement thérapeutique. Ensuite, parce que l’évolution des pratiques de réanimation néonatale a permis de prévenir les conséquences les plus dramatiques d’«acharnements» de réanimateurs sur des grands prématurés. Le temps n’est plus où les médias présentaient comme une prouesse digne du livre des records le fait d’avoir pu «maintenir en vie» des nouveau-nés de 500 grammes. Rarement dénoncées au sein de la profession, de telles pratiques ont fait place à une réflexion médicale et éthique éclairée, intégrant la notion de bénéfice-risque.
Cette évolution se fait sans mise en scène médiatique. Et il ne fait aucun doute qu’une proportion non négligeable des morts de nouveau-nés grand prématurés survient après une décision médicale d’arrêt des soins, décision prise collégialement sur des données objectives et consolidées.
Rien ne dit que les parents sont toujours associés à cette décision. Faut-il, à l’inverse, leur accorder le droit d’imposer leur choix (d’arrêt ou de poursuite des soins) à l’équipe médicale? Cette question éthique n’avait jamais été jusqu’ici soulevée publiquement en France. Elle a émergé avec la médiatisation du désarroi des parents de Titouan.
|
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  27.09.14 10:00 27.09.14 10:00 | |
| |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  27.09.14 10:01 27.09.14 10:01 | |
| Blablabla blablabla blablabla
|
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  09.12.14 12:50 09.12.14 12:50 | |
| Mortelle « Vox Populi »
Par Tugdual Derville
Tugdual Derville commente la médiatisation de la fin de vie du petit Titouan au CHU de Poitiers.
Propos recueillis par Frédéric Aimard.
Comment expliquez-vous que les parents de Titouan se soient mis à accuser l’équipe médicale qui prenait soin de leur enfant ?
C’est tristement classique. Des parents voient naître le 31 août, près de quatre mois avant le terme, un bébé de 900 grammes. Les voilà plongés dans un drame. On réanime le grand prématuré, comme c’est la règle en France, parce que cela permet de sauver de nombreuses vies (à ce terme 40 % de ces bébés survivront sans séquelles, et d’autres avec un handicap plus ou moins lourd). Les médecins ont beau expliquer ce qu’ils font, dire l’incertitude du pronostic, ces parents qui souffrent sont en état de choc, de sidération.
Doivent-ils croire ce qu’on leur dit ? L’équipe médicale a l’expérience et la technique. Elle s’attache à ajuster ses procédures mais ne peut exprimer que des éventualités, tant en matière de survie que du risque de séquelles. La plasticité du cerveau humain interdit les prédictions : chaque prématuré évolue d’une façon qui lui est propre. Les mots hémorragie cérébrale, risque d’hémiplégie, etc., tournent donc dans la tête des parents. Le temps qui s’écoule leur paraît insupportable.
La colère est un exutoire naturel dans l’épreuve. Les médecins, devenus boucs-émissaires, sont accusés d’acharnement… Tout soignant sait bien que l’angoisse des proches peut basculer en défiance puis en accusations souvent maladroites et injustes. La colère est une phase du travail de deuil que les personnes engagées dans les relations d’aide ont appris à endurer. Mais ces conflits sont le plus souvent transitoires et ne sont pas tous médiatisées, heureusement.
Vous avez vous-même été interviewé en direct sur Europe1 …
Nous sommes en présence d’un cas typique d’emballement médiatique lié à l’émotion. Les parents souffrants ont-ils trouvé une oreille attentive chez un « conseiller » qui les a décidés à médiatiser leur colère ? Certains médias raffolent de l’émotion, des larmes, des tensions. Et s’en font les portevoix. Nous avons donc subi un épisode de télé-réalité particulièrement malsain. Car les « acteurs » de ce drame étaient dans l’impossibilité, pour les uns — les parents accusateurs — de s’exprimer de façon rationnelle, et pour les autres — les soignants accusés — de se défendre. Et le peuple a ardemment désiré la mort d’un être fragile.
Vous défendez donc les médecins ?
Je n’accuse pas les malheureux parents qui semblaient si dépassés ! Le lien parents enfant est douloureux quand un bébé est en couveuse… Mais je crois en effet que l’équipe médicale du CHU de Poitiers, et son chef de service, le professeur Pierre, ont agi avec professionnalisme, mesure et dignité.
Ce service est réputé pour son travail d’équipe dans l’accueil des grands prématurés. Il a fait appel — comme souvent — à une expertise extérieure. Tout l’enjeu est de concilier l’interdit du meurtre — grâce auquel on donne aux grands prématurés une chance de vivre — et le refus de l’acharnement thérapeutique, tout en dialoguant avec la famille.
Le professeur Pierre a pris soin de préciser que ce n’était ni la demande des parents ni sa médiatisation qui avait provoqué la fin de vie du petit bébé, le 19 septembre. La respiration autonome n’était plus envisageable et la réanimation était donc devenue inutile ou disproportionnée. Il reste que le déséquilibre entre l’écho donné à la colère irrationnelle des parents et le silence sur le travail discret des soignants interroge.
C’est la dictature de l’émotion !
En effet. Est-ce la vox populi qui doit décider du sort d’un être humain ? Comme la justice, la médecine a besoin de sérénité pour ne pas tomber dans l’arbitraire. Assimiler le handicap à une vie « foutue », comme je l’ai entendu d’un auditeur d’Europe1, c’est d’une grande violence pour les personnes handicapées. Prétendre qu’il appartient aux parents de décider de la vie ou de la mort de leur enfant selon son état de santé, c’est aussi faire peser sur eux une responsabilité inhumaine. On finit par envoyer le message à tout parent frappé par l’épreuve du handicap de naissance : « C’est de votre faute, vous l’avez voulu, à vous d’assumer ! » Les rendre responsables, c’est une régression obscurantiste
C’est ainsi que monte la pression pour l’euthanasie néonatale. On y bascule dès que ce n’est plus le critère des soins proportionnés ou pas, mais celui de la perspective d’un handicap qui détermine le sort d’un nouveau-né. Des voix s’élèvent d’ailleurs pour « compléter » ainsi l’IMG par l’euthanasie néonatale.
Pourquoi pas un mouvement inverse ? En France, il ne naît presque plus de bébés atteints de spina bifida, tellement le tri anténatal est « efficace ». Aux États-Unis, on a commencé à opérer avec succès les fœtus dépistés in utero. Le véritable progrès médical et scientifique est là.
Pour aller plus loin :
Laurence Henry, On ne peut imposer çà à personne – Handicap du nourrisson et euthanasie, Editions Salvator, 2013
Tugdual Derville, La Bataille de l’euthanasie – Enquête sur les 7 affaires qui ont bouleversé la France, Editions Salvator, 2012
Interview du professeur Fabrice Pierre, Mort de Titouan : “la décision finale est restée médicale”, publiée dans La Nouvelle république
Article du chirurgien pédiatre Emmanuel Sapin, Ce que nous dit le cas du petit Titouan, enfant très prématuré, publié dans le Figarovox
|
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  03.06.15 20:25 03.06.15 20:25 | |
| le quotidien du médecin.fr Sept enquêtes sur la fin de vie des enfants et des adolescents 03.06.2015 L’Observatoire national de la fin de vie (ONFV) a annoncé mardi avoir lancé une série d’enquêtes afin de « quantifier mais aussi qualifier les situations de fin de vie, les pratiques et l’accompagnement de fin de vie de la période de périnatalité à la prise en charge d’enfants et d’adolescents ». Selon l’ONFV, les dispositifs de soin palliatif pour enfants et adolescents sont encore « jeunes » et il n’existe pas encore d’état des lieux à l’échelle national. En tout, ce sont 7 enquêtes nationales qui sont entreprises par l’ONFV, en partenariat avec diverses institutions. Des enquêtes menées auprès des personnels de santéLa première, intitulée « Culture palliative dans les services de maternité : focus sur la salle de naissance » sera réalisée du 1er au 30 juin 2015, en partenariat avec la Fédération française des réseaux de santé en périnatalité (FFRSP), et en lien avec la Société française de néonatalogie (SFN). L’objectif est d’établir un état des lieux des pratiques dans les services de maternités, d’identifier les freins et les besoins, notamment en termes de formation et de ressources. « Chaque année, on dénombre près de 7 000 mort-nés en France et 11 341 nourrissons meurent dans les 7 premiers jours de vie. Plusieurs cas complexes, tels que les poursuites de grossesse dans le cadre d’un diagnostic prénatal de maladie potentiellement létale, les nouveau-nés aux limites de la viabilité, posent la question de la mise en place de soins palliatifs et de l’accompagnement des couples et des nouveau-nés », explique l’ONFV .La deuxième enquête concerne l’accompagnement de fin de vie des enfants et adolescents polyhandicapés en établissements et services médico-sociaux, et se déroule en partenariat avec le Groupe polyhandicap France (GPF). Elle sera menée au cours du premier semestre 2015, et ses résultats seront disponibles début 2016. L’ONFV interrogera les professionnels d’établissements accueillant de tels enfants et adolescents , afin de décrire et comprendre, là aussi, les obstacles auxquels ces équipes sont confrontées, où décèdent les enfants et les adolescents atteints de polyhandicap, et quel est le rôle et l’implication des professionnels. 78 % des décès d’enfants en services spécialisésUne troisième enquête se concentrera sur les parcours des enfants et adolescents en fin de vie en services spécialisés d’établissements de santé (neurologie, oncologie/hématologie et réanimation pédiatrique), où décèdent 78 % des décès d’enfants de 0 à 14 ans. Cette enquête tentera de mieux connaître la réalité des prises en charge d’enfants en fin de vie et de l’accompagnement de leurs proches en neurologie, oncohématologie et réanimation pédiatrique. Les quatre dernières enquêtes concernent les « équipes ressources régionales en soins palliatifs pédiatriques et accompagnement de fin de vie », les « équipes mobiles de soins palliatifs et pédiatrie », les « réseaux de santé en soins palliatifs et pédiatrie » et les « unités de soins palliatifs et pédiatrie ». L’ONFV précise qu’en septembre 2015, une enquête quantitative devrait également être lancée auprès des services d’Hospitalisation à domicile (HAD). Les résultats de ces études seront disponibles sur le site de l’ONFV au premier semestre 2016 et un rapport transversal sera remis à la ministre de la Santé et au parlement à l’été 2016. Damien Coulomb - See more at: http://www.lequotidiendumedecin.fr/actualites/article/2015/06/03/sept-enquetes-sur-la-fin-de-vie-des-enfants-et-des-adolescents_758536#sthash.oXv1f739.dpuf |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  03.06.15 20:44 03.06.15 20:44 | |
| l'HAD l'Hospitalisation A Domicile
je suppose j'imagine, que si on y a droit, une euthanasie discrète est faisable ?
??? ??? ???
on peut déplorer l'échelonnement des dates... évidemment, c'est fait exprès !
UMP-PS dirait quelqu'un...
c'est typiquement la France
mais où donc est la République Française ?
Mitterrand s'est fait euthanasié, et il a été accompagné par Marie de Hennezel
Il y a longtemps, en France
Qu'est-ce qui s'est passé depuis pour que nous soyons dans une telle situation grotesque, ignoble et indigne ? |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  20.06.15 11:15 20.06.15 11:15 | |
| Source : Initiative Citoyenne
13 mai 2015
Ayana dans le coma le lendemain de sa vaccination par Infanrix Hexa + Prevenar
Ayana dans le coma le lendemain de sa vaccination
Julie et Jason vivent dans l’appréhension d’un coup de téléphone leur annonçant le décès de leur petite Ayana, âgée de cinq mois et demi (Photo : Ouest-France)
Julie et Jason vivent dans l’appréhension d’un coup de téléphone leur annonçant le décès de leur petite Ayana, âgée de cinq mois et demi (Photo : Ouest-France)
Leur bébé dans le coma, ils mettent en cause le 15.
Ayana n’a pas six mois. Elle est plongée dans le coma, à l’hôpital d’Angers. Tout a commencé dans la nuit du 4 au 5 mai. La veille, la petite se fait vacciner (DT, polio, pneumonie et otite) à la Protection maternelle et infantile de Sées. On prévient la maman que l’enfant peut faire une poussée de fièvre. « Vers quatre heures du matin, sa température est montée à 42,5° », témoigne Junie Pitel. La jeune femme de 21 ans compose le 15. « Le médecin régulateur m’a dit de lui donner du Doliprane et un bain tiède. Il m’a demandé si elle faisait des convulsions, j’ai répondu non. Il n’a pas voulu envoyer l’ambulance. » Ce que Julie ignore, elle qui n’est pas médecin, c’est que les convulsions ne sont pas toujours accompagnées de spasmes ou d’agitation. « Ayana était immobile ». Une demi-heure plus tard, la fièvre descend à 40°. Julie ne rappelle pas le Samu.
Après une nuit sans sommeil, ni pour le bébé ni pour sa mère, cette dernière s’alarme. « Elle restait figée, le regard bizarre, fixe. » Julie appelle sa belle-sœur qui a travaillé au centre hospitalier d’Alençon, lui envoie photos et vidéo de l’enfant. « Elle m’a conseillé d’appelé le pédiatre de garde. Qui m’a dit de ne pas m’inquiéter et de consulter mon médecin traitant. Mais à Sées, aucun médecin n’était disponible à ce moment. »
Des séquelles
Julie et son compagnon, Jason Rivière, 22 ans, n’ont pas le permis de conduire. Un voisin les emmène aux urgences à Alençon. « L’infirmière a tout de suite constaté qu’Ayana était bien en convulsion. » L’enfant est placé sous oxygène, sous antibiotiques, sous perfusion. Puis elle est transférée au service de réanimation pédiatrique du Mans. « Je n’ai pas pu l’accompagner », regrette Julie, amère.
Le lendemain, l’hôpital rappelle. « Son état s’aggravait. Ils nous ont demandé de venir, parce qu’elle pouvait décéder à tout moment. » En entrant dans la chambre, Julie confie s’être « effondrée » Ayana a été placée en coma artificiel, « branchée de partout. Elle respirait avec une machine. » Malgré les médicaments administrés à dose de plus en plus forte, les convulsions persistent. « Un médecin a avancé plusieurs hypothèses : une mononucléose, un herpès, une maladie métabolique. Certaines sont incurables. »
Transférée à Angers, Ayana est suivie par un spécialiste de ces maladies. Les nouvelles ne sont pas bonnes. L’IRM a révélé que le bébé présentait des séquelles. Julie répète ce qu’elle a entendu. « Elle ne pourra peut-être pas parler, pas marcher, ou pas se nourrir toute seule. »
Culpabilité et colère
La jeune maman se sent coupable, « même si deux professionnels de santé m’ont dit de ne pas m’inquiéter. » Elle éprouve aussi de la colère. « A Angers, les médecins estiment que les séquelles auraient été moindres si le Samu était venu tout de suite. » Elle a déposé plainte contre le Samu d’Alençon. « Il faut être entre la vie et la mort pour qu’ils se déplacent ? »
Une enquête judiciaire est en cours. « Tout comme une enquête interne, indique Jean-Claude Beucher, directeur qualité en charge des relations avec les usagers au centre hospitalier d’Alençon-Mamers. Les médecins concernés du Samu et de la pédiatrie, vont proposer un rendez-vous à Mme Pitel », pour lui expliquer la prise en charge de sa petite fille.
Le pronostic vital est toujours engagé. « On appelle l’hôpital toutes les deux heures, jusqu’à deux heures du matin, de crainte qu’ils nous réveillent en pleine nuit pour nous annoncer le pire », bredouille Jason. Avec leurs deux autres enfants, Nolan, 3 ans, et Crystal, 2 ans, les nuits sont courtes.
Le couple s’est rendu à Angers, mardi. Les médecins avaient prévu de réveiller Ayana, mais les convulsions continuent. « Nous l’avons fait baptiser. On a tellement peur ! »
Source: L'Edition du Soir
Les parents d'Ayana se trompent de cible et de responsables... au lieu d'incriminer le SAMU, ils devraient surtout déposer plainte contre le médecin qui a administré à la petite, comme un robot, la veille des évènements, le cocktail mortel de vaccins, à savoir Infanrix hexa + Prevenar (habilement tus sous leurs noms commerciaux dans le média en cause, au profit des fabricants!) dont la co-administration multiplie pourtant par 3 le risque d'effets secondaires neurologiques, comme cela est dûment connu des autorités sanitaires et ressort des propres documents confidentiels des fabricants!
Les parents n'ont sans doute pas pensé à incriminer la vaccination au motif que la fillette de 6 mois avait jusqu'ici, du moins le pensaient-ils, supporté les précédentes doses de vaccins mais c'était oublier ici l'effet "goutte d'eau" (faisant déborder le vase) aussi à l'œuvre dans tout phénomène complexe d'intoxication.
Nous invitons instamment les parents d'Ayana et tous les lecteurs qui les connaissent et qui pourront leur rapporter ces informations suivantes, cruciales pour la manifestation de la vérité ET pour la survie d'Ayana (car le corps médical vaccine les enfants jusqu'à la mort, préférant violer toutes les contre-indications les plus élémentaires plutôt que de remettre en question leur idéologie scientiste!) à lire ce qui suit:
Un document confidentiel de la firme GSK, productrice du vaccin "6 en 1" Infanrix hexa (qui inclut les valences DTP mais aussi d'autres), et qu'Ayana a reçu LA VEILLE de son coma liste PLUS DE 800 EFFETS SECONDAIRES POSSIBLES, pouvant affecter tous les systèmes du corps et incluant bien sûr divers effets neurologiques graves comme les convulsions, les encéphalites et les encéphalopathies ainsi aussi que la mort subite et même l'autisme. Ce document est consultable depuis plusieurs années sur notre site internet et nous a été communiqué par des travailleurs de l'Agence belge des Médicaments écoeurés du manque de fiabilité de leur institution censée garantir la sécurité des citoyens. Les médecins qui ne communiquent pas ces informations sont coupables de non respect de leur devoir d'information, consacré dans la loi française du 4 mars 2002 sur le droits des patients (et de leurs représentants légaux). Car le consentement libre et éclairé requiert bien sûr d'en avoir appris assez sur la nature des risques, leur fréquence et leur gravité possible, sous peine de ne pas pouvoir choisir en toute connaissance de cause. Ces parents ont donc indiscutablement été trompés et de plus, compte tenu que les autorités sanitaires sont en possession de ces informations sur les risques sans avoir pour autant modifié en rien leurs recommandations vaccinales et le calendrier vaccinal en vigueur, elles se rendent coupables de mise en danger de la vie d'autrui, en dépit de leurs prétextes frauduleux et mensongers de soi-disant veiller à la santé publique.
Le vaccin Prevenar est non seulement un vaccin inefficace mais en plus redoutablement dangereux avec de nombreux cas graves (incluant les décès, les comas et autres effets neurologiques irréversibles). Le fabricant du Prevenar 13 a relevé 3% d'effets secondaires graves dans les essais cliniques de ce vaccin, ce qui est énorme et qui constitue un chiffre qui ne doit duper personne en dépit des dénégations habituelles des fabricants qui ne relient comme par hasard aucun effet de ces effets graves à leurs lucratifs vaccins.
Rajoutons que, comme l'a montré le Dr Gherard Buchwald, médecin allemand indépendant qui a étudié le sujet des risques graves des vaccins pendant une quarantaine d'années, les convulsions graves et résistantes aux traitements classiques sont très caractéristiques et évocatrices d'une origine vaccinale.
Surtout faites connaître svp ces informations ci-dessus aux parents de la petite Ayana et que ceux-ci n'hésitent surtout pas à nous contacter car fort malheureusement, cela ne nous surprend guère que le corps médical ait tout fait pour les écarter jusqu'ici de la seule et véritable cause vaccinale de l'état de la petite qui est hélas très loin d'être la seule victime des vaccins. Et pendant que la vaccination acharnée continue ainsi d'être un juteux business pour les médecins, soit entre 12 et 33% de leurs revenus annuels (selon un rapport d'octobre 2012 de la Cour des Compte française), les malheureux enfants continuent de payer cette pratique douteuse et indéfendable de leur vie entière, comme le petit Nello, comme la petite Lolita et comme tellement d'autres encore. Mais regardez ici le combat de ces parents qui ont entrepris à juste titre des actions en justice suite aux effets dramatiques des vaccins sur leurs enfants: "Vaccins: Cinq familles devant la justice" (Paris Match)
Chaque plainte de parents d'enfants concernés contribuera aussi à réduire les chances que d'autres enfants soient les prochaines victimes de ces vaccinations insensées et criminelles...
|
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  20.06.15 12:24 20.06.15 12:24 | |
|
Angers. Ils refusent la mort programmée d'Ayana, leur bébé de 7 mois
Angers - 19 Juin
Les parents d'Ayana, bébé de sept mois, refusent l'arrêt de son aide respiratoire. La petite fille, prise en charge au CHU d'Angers et dans le coma depuis 40 jours. Les parents d'Ayana, bébé de sept mois, refusent l'arrêt de son aide respiratoire. La petite fille, prise en charge au CHU d'Angers et dans le coma depuis 40 jours. | Ouest-France
Par Zoé Baillet.
Au CHU depuis 40 jours, Ayana devait être débranchée lundi 22 juin. Ses parents, évoquent un désaccord avec l''équipe médicale. Ils ont porté l'affaire devant la justice.
Jason Rivière et Julie Pitel, les parents d'Ayana hospitalisée au CHU d'Angers, ne décolèrent pas. Ils s'opposent à la décision du médecin qui veut débrancher leur fille, âgée de 7 mois.
Séquelles irréversibles au cerveau
Depuis le début du mois de mai, Ayana est hospitalisée au CHU d'Angers. Dans le coma, elle est maintenue en vie grâce à une aide respiratoire.
Ses parents, vivent à Sées, dans le département de l'Orne. Le 5 mai dernier, leur petite fille souffrait de forte fièvre et faisait des convulsions. Après sa prise en charge aux urgences d'Alençon puis au service de réanimation pédiatrique du Mans, elle a été transférée au CHU d'Angers.
L'équipe médicale relevait alors que le bébé présentait des « séquelles irréversibles au cerveau ».
La justice saisie
« Mercredi 17 juin, en concertation avec les parents, il a été décidé d'arrêter la ventilation mécanique d'Ayana, précise Anita Rénier, directrice de la communication du CHU. Ils étaient en train de préparer leur venue, lundi 22 juin, pour être présents à ce moment-là. »
Aujourd'hui, les parents évoquent un désaccord avec les médecins. Ils refusent que leur fille soit débranchée. Ils ont décidé de saisir la justice en urgence. Un expert examinera une nouvelle fois le bébé dimanche 21 juin.
|
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  22.06.15 10:57 22.06.15 10:57 | |
| Ce que l'on sait sur l'arrêt des soins à un bébé de 7 mois au CHU d'Angers Les parents de la petite Ayana, dans le coma depuis début mai, ont accepté l'arrêt de l'aide respiratoire après les conclusions d'un expert. Par Louis Boy Mis à jour le 22/06/2015 | 10:43 , publié le 22/06/2015 | 10:14 [url=javascript:void(0);][/url] Les parents de la petite Ayana se sont résignés au pire. Après plus d'un mois de combat, ils ont accepté l'arrêt de l'aide respiratoire qui maintenait en vie leur bébé de 7 mois, hospitalisée depuis le début du mois de mai au CHU d'Angers (Maine-et-Loire), après les conclusions d'un expert médical, dimanche 21 juin. Le couple se tourne maintenant vers la justice pour tenter d'établir la responsabilité de ce drame : ils soupçonnent deux vaccins, administrés à la fillette la veille de sa crise de fièvre, et reprochent au Samu de ne pas s'être déplacé cette nuit-là. Que s'est-il passé la nuit du drame ?Dans la nuit du 5 au 6 mai, la température de la petite Ayana monte à 42,5°C, et l'enfant est prise de convulsions. Quelques heures plus tôt, elle a reçu, par un médecin de la Protection maternelle et infantile de Sées (Orne), une injection de deux vaccins, l'Infanrix Hexa, un vaccin contesté destiné à lutter contre la coqueluche, l'hépatite B, la polio, le tétanos et la diphtérie, et le Prevenar, contre les infections à pneumocoque. La mère de l'enfant raconte avoir contacté le Samu de l'hôpital d'Alençon (Orne). Mais il refuse de se déplacer. "La mère a expliqué maladroitement que sa fille tremblait, ils en ont conclu qu'il n'y avait pas de convulsions, ce qui était pourtant le cas", explique Emmanuel Ludot, l'avocat des parents, au Parisien (lien abonnés). Pour lui, la forte fièvre "aurait dû les alerter". Finalement conduite dans la nuit à l'hôpital d'Alençon, elle est transférée au CHU du Mans puis à celui d'Angers. Début juin, l'état du bébé, plongé dans le coma, se détériore. Pourquoi les parents se sont-ils d'abord opposés à l'arrêt des soins ?Jeudi 18 juin, les parents engagent un référé pour empêcher l'arrêt des soins sur leur bébé, prévu le lundi suivant. Un changement d'avis de dernière minute, explique le responsable du service de réanimation pédiatrique du CHU d'Angers. Il assure que la décision de "ne pas mettre en œuvre de traitements qui pourraient relever d'une obstination déraisonnable" avait été prise collégialement et en accord avec les parents. "La fillette a des séquelles neurologiques gravissimes, irréversibles, avec un tableau de souffrances, de douleurs extrêmes", détaille le responsable du service. Mais les parents demandent l'avis d'un expert pour "déterminer dans quel état est le nourrisson et quelles sont les origines de son état", explique leur avocat. "Si j'avais à débrancher ma fille et que peu de temps après j'apprends qu'il y avait une autre solution, ce serait l'effondrement total", témoigne la mère d'Ayana sur RTL. Qu'a conclu la nouvelle expertise ?"Il n'y a plus aucun espoir pour Ayana. Son cerveau est irrémédiablement détruit", a conclu, dimanche, le neurologue désigné par la justice comme expert médical. Un avis auquel se sont rangés les parents, explique leur avocat : "L'expertise a été très utile et a permis aux parents de comprendre la situation dans laquelle ils étaient." "La mort du bébé va être programmée d'ici six à huit jours", a précisé la mère d'Ayana. Sur qui pèsent les reproches des parents ?Les parents d'Ayana, tous deux âgés de 22 ans, "sont plus que jamais déterminés à comprendre les responsabilités de chacun dans le drame", a expliqué, dimanche, leur avocat, qui veut désormais "s'atteler à la responsabilité lourde du Samu d'Alençon", qui avait refusé de se déplacer. Dès le lendemain, les parents avaient déposé une plainte pour non assistance à personne en danger. "Cette enfant a eu le cerveau détruit par une hyperthermie maligne. (...) Si cette fièvre avait été traitée en temps et en heure, nous ne serions pas au chevet d'un bébé qui est sur le point de mourir", a lancé l'avocat. Selon Le Parisien (lien abonnés), les parents d'Ayana et leur avocat sont également convaincus qu'elle a été victime de la combinaison de deux vaccins administrés quelques heures avant sa poussée de fièvre. Le journal cite un pharmacien et lanceur d'alerte, Serge Rader, qui appuie cette thèse : "Dans l'Infanrix Hexa, il y a en réalité six vaccins différents, dans le Prevenar, trois, comment voulez-vous que le système immunitaire d'un nourrisson qui n'est même pas encore formé résiste à un tel choc ?" "Depuis dix ans, l'association de ces deux vaccins ne pose pas de problème particulier", rétorque le directeur du Comité technique des vaccinations |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  22.06.15 13:16 22.06.15 13:16 | |
| Les parents d’Ayana se rangent à l’avis du CHU d’Angers
Un expert désigné par la justice a confirmé dimanche 21 juin le caractère irréversible des séquelles neurologiques de la petite fille de 7 mois hospitalisée depuis 43 jours au CHU d’Angers.
22/6/15 - 12 H 26
Un protocole de fin de vie devrait être mis en place dans les prochains jours, tandis que certains s’interrogent sur le rôle joué par l’avocat des parents
L’issue était malheureusement inéluctable. Et les parents d’Ayana, brisés par le chagrin, ont fini par s’y résoudre dimanche 21 juin dans la soirée. Ils ont accepté que, dans les prochains jours, le CHU d’Angers mette en place un protocole de fin de vie pour accompagner au mieux leur petite fille de sept mois, hospitalisée depuis 43 jours dans le service de réanimation pédiatrique. Dimanche soir, l’expert désigné par la justice a en effet confirmé le diagnostic des médecins du CHU, en soulignant le caractère irréversible des séquelles neurologiques d’Ayana.
Une double vaccinationLe 5 mai, dans l’Orne, Ayana a reçu une double vaccination. Selon l’avocat de ses parents, Me Emmanuel Ludot, on lui a d’abord administré un vaccin Infanrix Hexa, destiné à protéger contre six maladies : diphtérie, tétanos, poliomyélite, coqueluche, hépatite B et infections à haemophilus. Dans le même temps, elle a reçu un vaccin Prévenar, visant à protéger contre les infections à pneumocoque.
Dans la nuit, la fillette a développé une forte fièvre et des convulsions. Hospitalisée à Alençon, elle a vu son état se dégrader, ce qui a entraîné son transfert au Mans, puis au service de réanimation pédiatrique du CHU d’Angers.
Des séquelles neurologiques irréversiblesLes médecins ont alors informé les parents que les séquelles neurologiques de leur fille étaient d’une gravité extrême et irréversibles. « De manière collégiale, et dans le respect de la loi Leonetti, l’équipe a alors estimé qu’il était préférable d’interrompre la réanimation lourde », indiquait dimanche 21 juin une responsable du CHU. Cette position a, selon les médecins, été longuement expliquée aux parents. Mais face à leur douleur, la décision a été prise de leur laisser un peu de temps pour accepter la décision.
L’intervention des parents dans les médiasIl y a une dizaine de jours, Ayana a commencé à présenter des souffrances de plus en plus rebelles aux traitements. L’équipe soignante a alors expliqué aux parents que le maintien de la réanimation risquait de continuer à faire souffrir leur petite fille. « Les parents ont vu les médecins mercredi (17 juin) et ont exprimé leur accord pour l’arrêt de la ventilation le lundi suivant. Légitimement très éprouvés, ils ont été reçus jeudi matin par des psychologues. Là encore, ils n’ont pas exprimé d’opposition. Et c’est jeudi après-midi, dans les médias et à la surprise totale des soignants, qu’ils ont indiqué s’opposer à l’arrêt des traitements. »
« J’espère toujours un miracle »Vendredi matin sur Europe 1, la mère d’Ayana confiait sa profonde détresse mais, aussi, son sentiment que tout n’était peut-être pas perdu pour sa petite fille. « J’espère toujours un miracle », confiait la jeune femme. Dans la journée, son avocat obtenait de la justice la nomination d’un expert médical.
« Mes clients vivent un drame épouvantable et sont perdus » expliquait Me Ludot, dimanche 21 juin en fin de matinée. « Etils se disent que, peut-être, tout espoir n’est pas complètement envolé. Surtout quand d’éminents spécialistes viennent leur dire que le cerveau d’un nourrisson, cela se répare », ajoutait l’avocat en faisant part de son étonnement devant les « certitudes » des médecins du CHU d’Angers. « On ne sait rien sur le cerveau d’un nourrisson, c’est plein de surprises », ajoutait-il.
Un CHU qui défend ses médecinsInvité à se montrer plus précis sur le nom de ces « éminents experts », Me Ludot s’était alors montré plus prudent. « Je ne suis pas médecin. J’ai simplement ajouté au dossier des publications montrant que le cerveau du nourrisson est un domaine où la recherche est en pleine évolution », indiquait-il.
Mis en cause de manière très directe par l’avocat, le CHU d’Angers défendait lui ses médecins. « Ce que l’on sait, c’est que nos pédiatres ne proposeraient pas un arrêt de la réanimation s’ils n’étaient pas certains du caractère irréversible des lésions de cette petite fille qu’ils soignent depuis quarante-deux jours », expliquait ainsi, dimanche, une responsable de la direction de l’établissement.
Une expertise « très utile »Au final, l’expert a donc confirmé le diagnostic des médecins du CHU et le caractère irréversible des lésions d’Ayana. Une position acceptée par des parents très éprouvés. « Cette expertise a été très utile car elle leur a permis de comprendre ce qui s’était passé et pourquoi leur petite fille était aujourd’hui dans cet état. Et c’était bien qu’ils puissent avoir un deuxième avis », explique Me Ludot, joint lundi 22 juin dans la matinée.
Pas « d’instrumentalisation » des parents selon l’avocatDe son côté, le CHU d’Angers se refuse désormais à nourrir la polémique. Mais dimanche, le secrétaire général de l’établissement dénonçait sur France Info « l’instrumentalisation » des parents par leur avocat. « On a eu le sentiment que certains ont voulu exploiter cette affaire, notamment pour mener leur combat anti-vaccins », confie-t-on à l’hôpital.
De son côté, Me Ludot rejette ces accusations et se défend d’avoir entretenu de faux espoirs chez les parents. « Je n’ai instrumentalisé personne. J’ai demandé une expertise simplement pour éclairer ces jeunes parents qui étaient perdus. Je ne fais partie d’aucune ligue anti-vaccinale. Mon seul souci, c’est d’aider ces parents à chercher des responsabilités dans ce qui s’est passé », répond-il.
PIERRE BIENVAULT |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  22.06.15 18:55 22.06.15 18:55 | |
| Pays-Bas : l'euthanasie pour les moins de 12 ans
Par Benjamin Romei, publié le 22 juin 2015 à 10h43 | modifié le 22 juin 2015 à 16h08
24matins.fr > Santé > Enfant > Pays-Bas > Pays-Bas : l'euthanasie pour les moins de 12 ans
Santé Illustration. Un enfant sur un lit d'hôpital.
Illustration. Un enfant sur un lit d'hôpital.
Les pédiatres néerlandais souhaitent que l'euthanasie soit élargie aux moins de 12 ans. Ils ont cité la Belgique comme exemple. Ils demandent qu'avant cet âge, un enfant puisse en faire la demande.
Jusqu'à présent, il est nécessaire que la patient concerné soit âgé d'au moins 12 ans avant de pouvoir émettre une demande d'euthanasie. Mais aux Pays-Bas, des pédiatres souhaitent élargir cette limite aux enfants plus jeunes.
Eduard Verhagen, professeur en pédiatrie à l'Université de Groningen, a communiqué cette intention à l'AFP, dans des propos repris par Challenges.fr : "Nous estimons qu'une limite d'âge arbitraire comme celle de 12 ans doit être changée et que la capacité de chaque enfant à demander à mourir doit être évaluée au cas par cas."
Droit à l'euthanasie : des pédiatres néerlandais veulent élargir la limite
Le professeur a ajouté que "si un enfant de moins de 12 ans remplit les mêmes conditions, les pédiatres sont pour l'instant impuissants, il est temps de s'attaquer au problème." Aux-Pays-Bas, les enfants âgés d'au moins 12 ans peuvent avoir recours à l'euthanasie si leur condition leur apparaît insupportable, s'ils se sentent aux portes de la mort, s'ils sont en mesure d'exprimer cette volonté et s'ils obtiennent l'approbation de leurs parents.
L'exemple désigné de la Belgique
Dans leur démarche de repousser la limite autorisée, ces médecins néerlandais prennent la Belgique en exemple. Cette dernière ayant en effet été le premier pays au monde, en février 2014, à permettre l'euthanasie pour des mineurs doués de discernement. Quant aux cas de ceux ne pouvant pas communiquer leur choix, les médecins souhaiteraient solliciter l'avis des parents avant d'agir et après qu'une commission médicale ait validé un recours à l'euthanasie.
Une manœuvre qui est d'ailleurs déjà effective auprès des nouveaux-nés jusqu'à un an. Les pédiatres néerlandais ont aussi fait savoir que le sujet va être davantage examiné dans le cadre d'une commission, avant que le gouvernement ne prenne connaissance de l'avis officiel de ces médecins.
|
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  27.06.15 21:02 27.06.15 21:02 | |
| Au CHU de Nancy Timéo : mort après avoir reçu 16 fois la dose d'un médicament par Julien Prioux L'enfant de 4 ans mort soudainement en mai à l'hôpital de Nancy est décédé d'un surdosage médicamenteux 16 fois supérieure à la prescription, affirment les parents. Publié le 27.06.2015 à 20h00 Quand un séjour à l'hôpital vire au cauchemar. Timéo, un enfant de 4 ans, dont la mort soudaine le 1er mai mai à l'hôpital de Nancy, avait entraîné l'ouverture d'une information judiciaire par le parquet pour homicide involontaire, est décédé d'un surdosage médicamenteux seize fois supérieur à la prescription. C'est ce qu'ont affirmé ce vendredi les parents de la victime lors d'une conférence de presse. Dans cette tragédie, tout commence lorsque la victime est transportée de l'Hôpital Saint-Charles à Saint Dié (Vosges) vers l'Hôpital d'enfants de Brabois (CHU de Nancy) la veille, en raison de problèmes cardiaques. « Il a reçu 16 mg de Colchicine au lieu d'un seul milligramme, alors qu'une dose de 2 mg est déjà létale », affirment les parents. Puis le petit garçon décède dans le service de réanimation de l'hôpital peu de temps après avoir reçu le traitement médicamenteux. Leur avocat, Me Gérard Welzer, a expliqué que les parents « rendaient publiques les causes de la mort, car ils ont l'impression d'être traités avec mépris à la fois par le centre hospitalier et l'assureur de l'hôpital, la Société hospitalière d'assurances mutuelles (Sham), qui ne répond pas à leurs courriers ». Pour l'instant, le juge d'instruction en charge de l'affaire, n'a procédé à aucune mise en examen. Une seconde enquête, médico-administrative, avait également été ouverte par l'Agence régionale de santé de Lorraine. |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  17.07.15 12:45 17.07.15 12:45 | |
| Dans le coma depuis mai
CHU d'Angers : Ayana décède 2 semaines après son extubation
par Ambre Alias
Extubée le 30 juin, la petite Ayana a rendu son dernier souffle. Les parents comptent poursuivre le SAMU en justice.
CHU d'Angers : Ayana décède 2 semaines après son extubation APA IMAGES/SIPA
Publié le 17.07.2015 à 09h45
La bataille est finie pour la petite Ayana. Le CHU d’Angers (Maine-et-Loire) a annoncé le décès de ce bébé de 8 mois, plongé dans le coma depuis début mai après sa vaccination contre la polio. Ses parents, qui avaient d’abord protesté contre son extubation, se sont rangés à l’avis de l’équipe médicale fin juin.
Il aura fallu près de deux semaines à Ayana pour rendre son dernier souffle. En effet, le nourrisson a été extubé le 30 juin, sur arrêt du tribunal administratif de Caen (Calvados). Les médecins ont jugé les séquelles irréversibles et son cerveau « irrémédiablement détruit. » A l’origine du coma, une réaction sévère à la vaccination DT-Polio.
Dans les heures suivant l’injection, Ayana avait souffert d’une forte fièvre (42,5 degrés), et de convulsions. Mais d’après les parents, le SAMU avait alors refusé de prendre en charge la petite fille, et il était déjà trop tard lorsqu’ils se sont présentés d'eux-mêmes à l’hôpital avec leur bébé. Depuis, Ayana était maintenue en vie à l’aide d’un respirateur.
Aujourd’hui, le combat pour sa survie s’achève. Mais les parents, s'ils ont accepté que le respirateur soit finalement débranché, comptent tout de même poursuivre le SAMU, responsable selon eux du décès de leur fille.
|
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  17.07.15 12:50 17.07.15 12:50 | |
| Question=
Pourquoi faut-il mettre QUINZE JOURS à mourir alors qu'il n'y a qu'un seul but à atteindre, la mort ?
Réponse=
A cause de la débilité inhumaine des pro-vie et de leur sacrée hypocrisie |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  15.11.16 18:21 15.11.16 18:21 | |
| Contre l'avis des médecins Marseille : un père refuse l'arrêt des soins pour sa fille par Julien Prioux [size=38]Mohamed Bouchenafa lutte pour empêcher les médecins d'interrompre les soins qui maintiennent en vie sa fille. Il a saisi en référé le tribunal administratif de Marseille. [/size] Sopotniccy/epictura Publié le 15.11.2016 à 18h04 Vincent Lambert, Jean Mercier, ces noms évoquent aux Français des drames familiaux récents sur la fin de vie. Et ce mardi, c'est une nouvelle affaire qui vient défrayer la chronique.
L'histoire se déroule cette fois-ci à Marseille (Bouches-du-Rhône), avec un bébé au centre du conflit. C'est Mohamed Bouchenafa, le père de Marwa, 1 an, qui se bat pour empêcher les médecins de mettre fin aux soins qui maintiennent sa fille en vie. Dans Le Parisien, on apprend que la jeune patiente à été récemment victime d'un virus foudroyant. Il a causé de sévères troubles neurologiques et a entraîné la défaillance de plusieurs organes dont le coeur. Depuis le 25 septembre, elle est donc hospitalisée à l'Hôpital de la Timone, où elle est placée en coma artificiel.
Le 4 novembre, une réunion éthique du service hospitalier a en effet proposé, à l'unanimité, d'interrompre les soins autres que de confort, et de débrancher l'appareil respiratoire qui maintient la petite fille en vie. Une décision cependant prise contre l'avis de sa famille.
Une expertise médicale demandée
Lundi, Mohamed Bouchenafa a ainsi décidé de saisir, en référé-liberté, le tribunal administratif de Marseille. Une décision incompréhensible pour l'Assistance publique-Hôpitaux de Marseille (AP-HM) qui confie au Parisien : « Les parents voient leur enfant bouger, mais cela ne signifie pas qu'il y ait un état de conscience, ni qu'il n'y ait pas de dommages neurologiques irréversibles », précise Me Christel Schwing, une des avocates de l'institution. Cette dernière n'hésite pas à utiliser le mot d'« acharnement thérapeutique » pour qualifier la prise en charge de l'enfant.
Un point de vue que ne partage visiblement pas l'opinion publique. La famille Bouchenafa a, c'est vrai, déjà recueilli près de 3 000 signatures après avoir lancé une pétition de soutien sur Internet. Dans l'attente de la décision de justice, Me Samia Maktouf, l'avocate de la famille, a demandé une expertise médicale. |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  07.12.16 9:41 07.12.16 9:41 | |
| Fin de vie des enfants et des adolescents : quand la mort s’invite trop vite dans la vie Gènéthique vous informe 06 Décembre 2016 Fin de vie L’Observatoire national pour la fin de vie, désormais remplacé par le Centre national pour la fin de vie et les soins palliatifs, a publié une série de 7 rapports concernant la fin de vie des enfants et des adolescents (cf. L’ONFV publie les résultats d’une étude sur l’accompagnement en fin de vie des enfants et des adolescents). Comme pour les autres rapports proposés par l’Observatoire, l’objectif de cette large étude est de faire un état des lieux pour éclairer autant que possible « les zones d’ombre ». L’enjeu consistait à montrer que la fin de vie des enfants et des adolescents est une réalité. « Une réalité qui est loin d’être anecdotique », comme le souligne le Professeur Régis Aubry, et qui, dans l’accompagnement, « peut comporter une forme de violence pour les acteurs de la santé et de souffrance ajoutée pour les proches ». De fait, cette réalité qui confronte le début et la fin de vie est douloureuse et impose de relever de nombreux défis. La première surprise que révèle l’étude concerne l’ampleur du phénomène. Près de 13% ; des enfants hospitalisés sont concernés par la fin de vie et 15% pour ceux suivis en HAD[1]. « Il ne se passe pas une année sans qu’un acteur de santé soit confronté à la question de la mort au début de la vie », que ce soit dans un service de maternité[2] ou dans un service de pédiatrie. Ces situations « confrontent des soignants aux limites de la vie et du savoir », explique le professeur Aubry. Dans certains services, la confrontation aux symptômes réfractaires[3] place les soignants en situation extrême. Et, selon l’étude, le choix est habituellement fait, sous prétexte d’acharnement thérapeutique, d’arrêter les traitements et « de laisser la mort venir » : 68% des décès sont survenus suite à une décision de limitation ou d’arrêt des traitements. Le recours à la sédation intermittente ou continue est très important dans ces services : elle concerne 64% des jeunes patients. La réanimation néonatale se situe sur une ligne de crête et la question de la transgression se pose dans ces services plus qu’ailleurs. Pour le professeur Aubry, des études seraient à conduire dans ce domaine. Concernant la fin de vie d’enfants handicapés et polyhandicapés, l’enquête met le doigt sur de graves lacunes. « L’accompagnement de fin de vie n’est pas inscrit dans le projet d’établissement pour 74% des établissements » et les professionnels sont peu formés et peu préparés à accompagner leurs résidents. Le professeur Aubry constate que « les liens entre les établissements médicaux-sociaux et les hôpitaux ne sont pas suffisants ». Mais sur la période de l’étude, 15% seulement des décès ont eu lieu au sein de l’établissement où l’enfant/adolescent était suivi, 60% ont eu lieu à l’hôpital. « Les enfants meurent dans un milieu qui leur est hostile. Il serait bien préférable de déplacer les compétences de la médecine vers les enfants plutôt que de déplacer les enfants dont l’angoisse est de ce fait décuplée ». Mais aujourd’hui « 45% des équipes ne se sentent pas en capacité d’assurer des accompagnements de fin de vie et 37% déclarent que l’accompagnement de fin de vie n’est pas du ressort de structures telles que la leur ».L’étude met aussi en évidence les carences en formation. Il s’agit moins de formations en soins palliatifs que de formations en sciences humaines : « Comment faire quand l’impensé arrive ? Devant la mort d’un nourrisson ou d’un enfant, comment ne pas se laisser envahir par les émotions ? Comment continuer à soigner et à accompagner des parents, une fratrie, quand on est soi-même bouleversé ? Quand on ne sait plus quoi faire ? » Pour le professeur Aubry, une sensibilisation éthique s’impose. Les équipes ressources créées et mises en place en 2010, pourront jouer ce rôle en analysant les situations, en réfléchissant aux questions émergeantes et aux actes posés pour aider les équipes soignantes à faire face à leur désarroi. « En pédiatrie, la mort reste taboue. On peut avoir l’impression parfois que moins on en parle et moins ça arrive. Ce qui ne résout rien », commente Régis Aubry. « Et certaines familles accumulent des frustrations autour de situations qui n’ont pas été parlées ». http://www.genethique.org/fr/fin-de-vie-des-enfants-et-des-adolescents-quand-la-mort-sinvite-trop-vite-dans-la-vie-66652.html#.WEfLb-QzVC0 |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  07.12.16 10:08 07.12.16 10:08 | |
| A QUI LA FAUTE ? ( ou l'erreur ? ) |
|   | | Admin

 Messages : 24230 Messages : 24230
 |  Sujet: Re: Fin de vie au début de la vie Sujet: Re: Fin de vie au début de la vie  17.12.16 10:05 17.12.16 10:05 | |
| Accompagnement de fin de vie des enfants et adolescents polyhandicapés en établissements et services médico-sociaux
Publié le 03 août 2016 à 12h01
Les établissements et services médico-sociaux de type IME, IEM, EEAP, SESSAD et SSAD accompagnent des enfants et des adolescents polyhandicapés, public particulièrement fragilisé qui nécessite des soins multiples relevant de plusieurs spécialités et un accompagnement éducatif mêlant projet de soins et projet de vie. Les enfants et adolescents polyhandicapés ont en effet un parcours de santé complexe marqué par des multiples interactions entre le domicile, les établissements et services médico-sociaux et l’hôpital.
L’objectif de cette enquête menée, en partenariat avec le Groupe Polyhandicap France auprès des professionnels de ces établissements et services ; est de décrire et comprendre les leviers et obstacles auxquels ces équipes sont confrontées dans le cadre de l’accompagnement des enfants et/ou des adolescents au sein des structures ou à domicile.
Où décèdent les enfants et les adolescents atteints de polyhandicap ? Quel est le rôle et l’implication des professionnels des IME, IEM, EEAP, SESSAD et SSAD dans ce moment particulier auprès de l’enfant et de sa famille ? Quelles difficultés rencontrent-ils face à ces situations ? Quels sont leurs leviers ?
Résumé de l’étude :
Introduction
Nous disposons de peu d’informations factuelles et précises sur l’accompagnement de fin de vie des enfants et des adolescents polyhandicapés en établissement alors même que leur dépendance et leur vulnérabilité rend ces situations particulièrement complexes.
Objectifs
Identifier les pratiques d’accompagnement de fin de vie d’enfants et d’adolescents au sein des établissements pour enfants handicapés , mieux connaitre les ressources internes et externes dont disposent les professionnels de ces établissements et celles auxquelles ils font appel, mettre en avant les problématiques rencontrées par l’ensemble des intervenants sur le terrain.
Méthodes
Enquête nationale multicentrique et rétrospective de pratiques, réalisée en 2015 auprès de 258 établissements en partenariat avec le Groupe Polyhandicap France.
Résultats
108 répondants (taux de réponse 42%). Sur l’ensemble des enfants et adolescents accueillis 21% (508 enfants) étaient atteint d’une maladie évolutive à un stade avancé ou étaient dans un état de grande fragilité somatique et 8% étaient en fin de vie (soit près de 2 en moyenne par établissement). La moitié des établissements ne disposent d’aucun professionnel formé aux soins palliatifs et à l’accompagnement de fin de vie, 43% déclarent qu’il existe un besoin de formation sur ce thème. Les principales ressources en soins palliatifs sont identifiées par les professionnels : 55% des établissements ont eu recours à une Équipe Mobile de Soins Palliatifs et 31%, à une Équipe Ressource Régionale en Soins Palliatifs Pédiatriques au cours des 2 dernières années. Sur cette même temporalité 92 décès ont étés recensés : 15% ont eu lieu au sein de l’établissement où l’enfant/adolescent était suivi, 60% ont eu lieu à l’hôpital. De plus, 21 enfants ont fait l’objet d’une décision d’arrêt ou de limitation de traitements, pour 10 d’entre eux celle-ci a donné lieu à une réunion collégiale (20% d’entre elles se sont déroulées à l’hôpital en l’absence d’un membre de l’équipe de la structure médico-sociale). L’accompagnement de fin de vie n’est pas inscrit dans le projet d’établissement pour 74% des établissements. Enfin, 45% des équipes ne se sentent pas en capacité d’assurer des accompagnements de fin de vie et 37% déclarent que l’accompagnement de fin de vie n’est pas du ressort de structures telles que la leur.
Conclusion
La fin de vie est une réalité dans ces établissements; pourtant les professionnels sont peu formés et peu préparés à accompagner leurs résidents. L’appel aux ressources en soins palliatifs doit être systématisé, et un appui institutionnel fort, engagé, pour soutenir les professionnels confrontés à ces situations difficiles.
|
|   | | | | Fin de vie au début de la vie |  |
|
| | Permission de ce forum: | Vous ne pouvez pas répondre aux sujets dans ce forum
| |
| |
| |
|
